Dilatace aorty u bicuspidové choroby aortální chlopně | Revista Española de Cardiología (anglické vydání)
Úvod
Bicuspidální aortální chlopeň (BAV) je nejčastější vrozenou srdeční abnormalitou, která se vyskytuje u 0,5% – 1,4% populace ; tato anomálie se sporadicky přenáší geneticky autozomálně dominantní cestou s převahou 3: 1 u mužů.1 BAV je klinicky důležitá nejen kvůli komplikacím souvisejícím s chlopněmi (dysfunkce chlopní, infekční endokarditida), ale také kvůli její spojitosti s mnoho vaskulárních abnormalit, včetně aortální dilatace2 (obrázek 1).
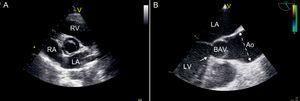
Obrázek 1. Echokardiografické obrázky hodnotící bicuspidální aortální chlopeň. A: Transthorakální parasternální pohled na krátkou osu ukazující bikuspidální aortální chlopně s předozadní konfigurací. B: Pohled na transesofageální dlouhou osu ukazující abnormální systolické otevírání („klenutí“) bikuspidální aortální chlopně. Aortální dilatace je evidentní, začíná nad sinotubulárním spojem a je maximální ve středně stoupající části tubulární aorty (tečkovaná čára). je přítomna stenóza s vláknitým hřebenem vycházejícím ze septální části výtokového traktu levé komory (šipka). Ao, aorta; BAV, bicuspidální aortální chlopně; LA, levá síň; LV, levá komora; RA, pravá síň; RV, pravá komora.
Hlášená prevalence dilatace aorty související s BAV se pohybuje od 33% do 80%. Tato variace je založena na prahových hodnotách použitých k definování dilatace, normálních hodnotách pro věk a povrch těla a oblasti Byly popsány různé typy aortálních aneuryzmat v závislosti na postižené oblasti, 3 což je nejčastěji pozorovaný vzorec dilatace středního vzestupného traktu (dilatace pouze v tubulární vzestupné části) .4 Věk a morfologie BAV ed s dimenzí vzestupné aorty (AscAo), i když role morfologie není jasně definována.5, 6
Patofyziologie
Pokračují kontroverze mezi 2 teoriemi o patogenezi aortální dilatace u pacientů s BAV. Jedna teorie tvrdí, že dilatace AscAo může být důsledkem turbulence průtoku krve, s primárním hemodynamickým účinkem působícím od života plodu a vedoucím k různým stupňům degenerace aorty vyvolané stresem. I když má tato hypotéza výhodu relativní jednoduchosti, některé studie naznačují, že za dilataci aorty u těchto pacientů nemohou pouze hemodynamické změny. 7 Druhá teorie zvyšuje hypotézu o přítomnosti vrozené vady v aortální struktuře. Souvislost mezi uspořádáním hrotu a chorobou AscAo lze vysvětlit abnormálními vývojovými vzory buněk nervového hřebenu a strukturální abnormality by se vyskytovaly na úrovni buněk bez ohledu na hemodynamickou lézi.8 Tato teorie se v posledním desetiletí stává stále populárnější a agresivnější doporučení pro léčbu proximální aorty u těchto pacientů. Existuje řada důkazů podporujících převládající abnormalitu vrozené stěny:
-
• U pacientů s BAV (včetně dětí) s normálně fungující aortální chlopní bylo pozorováno významné zvětšení proximální aorty ve srovnání s normální odpovídající věku. „Normálně“ fungující BAV je však vnitřně stenotický, s neaxiálním a turbulentním prouděním, i když neexistuje transvalvulární tlakový gradient. Tento tok je vysoce excentrický, což způsobuje abnormální spirální tokové vzorce v proximální aortě.9 Tyto abnormální hemodynamické vzorce působí po dlouhou dobu a mohou vést k asymetrickým lézím stěny aorty vyvolaným stresem s následnou dilatací konkrétních segmentů aorty.
-
• U pacientů s BAV bylo prokázáno, že mají větší průměry aortálního kořene a AscAo než pacienti s trikuspidální aortální chlopní (TAV), a to i po shodě s hemodynamickou závažností chlopňových lézí.5 Excentricita trysky který se vyskytuje prostřednictvím BAV, nebyl analyzován.
-
• Dilatace AscAo může nastat i po výměně aortální chlopně.10
-
• Abnormita vnitřní stěny by byla podpořena demonstrací histopatologické abnormality, která je základem komplikací AscAo u BAV, a to cystické mediální degenerace. Tento patologický nález byl pozorován v aortách pacientů s BAV před vznikem aneuryzmatu a skládá se ze snížené složky extracelulární matrice a zvýšené enzymy degradace matrice v aortě.11, 12, 13 Zajímavé je, že podobné histologické a biomolekulární změny se vyskytují u U BAV a Marfanovy aorty se distribuce těchto změn liší v obou podmínkách a dokonce i v aneuryzmatech TAV (tabulka 1), která obhajuje primární roli hemodynamiky ve vývoji remodelace reaktivní stěny aorty.
Tabulka 1 .Histopatologie cystické mediální degenerace
Charakteristické BAV aneuryzma Marfanova aneuryzma aneuryzma TAV Redukce komponent ECM Zvýšení apoptózy VSMC: snížení produkce proteinů ECM Fragmentace elastinu: ztráta strukturní podpory a pružnosti nedostatek FB-1: oddělení VSMC od elastinové a kolagenové matrice (narušení matrice) menší stupeň změn zvýšení enzymů degradace matice zvýšení MMP -2Zvýšení MMP-9Zvýšení MMP2 / TIMP-1 Zvýšení MMP-12 Zvýšení MMP-13 Prostorová distribuce CMD asymetrické obvodové omezené na aneuryzmatickou oblast BAV bicuspidální aortální chlopně; CMD, cystická mediální degenerace; ECM, extracelulární matrice; FB, fibrilin; MMP, matrix metaloproteináza; TAV, trikuspidální aortální chlopně; TIMP, tkáňový inhibitor metaloproteinázy; VSMC, buňky hladkého svalstva cév.
-
• Nakonec bylo navrženo, že BAV nemoc má vysokou dědičnost, přičemž stanovení je téměř výhradně genetické. Ve velkých rodinných studiích byla prevalence BAV u příbuzných prvního stupně (FDR) u jedince s BAV hlášena jako 9%. Některé studie navíc uvádějí dilataci kořenů aorty, aneuryzma hrudní aorty nebo disekci aorty až u jedné třetiny FDR pacientů s BAV bez ohledu na to, zda byla nebo nebyla přítomna BAV. 14, 15 Přestože bylo zjištěno více potenciálních genových míst pro navrhováno, žádné konkrétní místo nebylo pevně stanoveno jako odpovědné za dilataci aorty v BAV.
Přírodní historie rychlosti dilatace
Dilatace aorty byla dokumentována v dětství, což naznačuje, že toto proces začíná brzy v životě. Informace o rychlosti progrese aortálního onemocnění spojeného s BAV se značně liší, přičemž studie uvádějí ≈0,3–1,1 mm za rok (mm / rok) .7 Ve studii Olmsted County je prevalence dilatace AscAo ( 40 mm) bylo 15% a u podskupiny pacientů s opakovaným měřením vzrostla prevalence na 39% .16 Ačkoli s dilatací aorty je spojeno mnoho rizikových faktorů (vysoký krevní tlak, mužské pohlaví, významné onemocnění chlopně), nejdůležitější proměnnou je pravděpodobně věk. Jak pediatrické studie, tak studie pro dospělé uvádějí, že ve srovnání s aneuryzmatem spojeným s TAV se aneuryzma související s BAV zvětšuje rychleji a projevuje se ve významně mladším věku.6,7 Navíc je u pacientů s větší aorty na počátku.
Aortální disekce a ruptura
Ačkoli nejobávanější komplikací aorty u pacientů s BAV je disekce aorty, skutečný výskyt této komplikace zůstává předmětem diskuse. Prevalence se liší v závislosti na studované kohortě, se sdruženým odhadem případů 4%. 17, 18 Některé zprávy z referenčních center naznačují riziko disekce aorty 5–9krát vyšší u BAV než u TAV, zatímco jiné nezjistily žádnou takovou souvislost .7, 19 Nedávné studie přinesly nižší riziko. V torontské sérii 20 byla prevalence disekce 0,1% na pacientorok sledování, a ve studii Olmsted County bylo 25leté kohortní riziko disekce aorty po echokardiografické diagnóze 0,5% .21
Ve skutečnosti aneuryzma AscAo související s BAV pitvají a praskají s rozsahem velikostí srovnatelným s velikostí aneuryzmat jiné etiologie (průměr: 60 ± 12 mm; rozmezí: 30 – 108 mm) .22 Zvýšené riziko disekce a prasknutí spojené s BAV je způsobena vyšší prevalencí a rychlostí dilatace aorty, ke které dochází ve významně mladším věku než u idiopatických aneuryzmat AscAo.7,19 Srovnání mezi pacienty s BAV a TAV ukázalo, že ačkoli pacienti s BAV měli vyšší míru aortálního růstu ( 1,9 vs 1,3 mm / rok) byl výskyt ruptury a disekce podobný.7 Proto se i přes rychlejší tempo růstu vyskytují negativní příhody podobným tempem a podobnými průměry aorty.
Pacienti s Marfanovým syndromem mají mnohem vyšší celoživotní pravděpodobnost aortální pitvy n (40%) než u pacientů s BAV. Jelikož je však BAV nemoc ≈100krát častější než Marfanův syndrom, je BAV nemoc odpovědná za stejný nebo větší počet aortálních disekcí než Marfanův syndrom.22
Diagnóza a dohled
Transtorakální echokardiogram (TTE) je obvykle primární zobrazovací technika pro diagnostiku BAV (obrázek 1), protože identifikuje pacienty, u kterých je zvětšen kořen aorty nebo AscAo, a hodnotí jejich progresi v čase. Normální rozmezí (AscAo a průměr kořene aorty2) je třeba upravit podle věku a pohlaví.Tato měření TTE úzce korelují s měřeními pomocí multidetektorové počítačové tomografie (CT) 23 a magnetické rezonance (MRI) 24, což naznačuje, že TTE je přesná zobrazovací metoda. Standardní TTE však nemusí vizualizovat celý AscAo a může selhat při detekci jeho největšího průměru, typicky nejvýraznějšího v proximální části k polovině AscAo. Doporučuje se provést MRI nebo CT vyšetření k vyhodnocení celého AscAo, pokud není dostatečně vizualizováno echokardiogramem. Je také rozumné provést základní MRI nebo CT vyšetření, když je poprvé diagnostikována dilatace aorty (≥45 mm), která by sloužila jako referenční měřítko během sledování, pokud se vyskytnou nesrovnalosti mezi sériovými echokardiogramy. MRI sken může přesně detekovat a měřit aneuryzma aorty a potvrdit anatomii chlopně, čímž se zabrání kontrastu a ozáření. Nedávno byl pomocí 4-dimenzionální MRI prokázán abnormální systolický spirálový tok a stupeň a směr excentricity proudového proudu může být rozhodující pro stanovení rizika tvorby segmentového aneuryzmatu.9 Specifická aortální anatomie může určovat, která zobrazovací studie je optimální. Například, když aneuryzma zahrnuje kořen aorty, je MRI vhodnější než CT, protože CT zobrazuje kořen méně dobře a je méně přesný při určování jeho průměru. Pokud existuje kontraindikace pro CT a MRI, TEE je rozumná alternativa, která je jasně lepší než TTE pro hodnocení aneuryzmat umístěných v kořeni aorty (obrázek 1), aortální klenby a sestupné aorty. Kombinace TTE a vícedílného CT angiogramu může poskytnout všechny potřebné informace, pokud je plánován chirurgický zákrok.
Když je poprvé zjištěno aneuryzma hrudní aorty, není možné určit jeho rychlost růstu a je proto vhodné získat opakovanou zobrazovací studii 6 měsíců po počáteční studii. Pokud velikost aneuryzmatu zůstane nezměněna, je ve většině případů rozumné získat každoročně zobrazovací studii.25 To platí i po výměně aortální chlopně, protože může dojít k progresivní dilataci aorty. Následné hodnocení by mělo být zváženo v kratších intervalech v závislosti na aortálních rozměrech, rychlosti expanze a fyzické aktivitě. U pacientů s BAV bez významných lézí chlopně a normálního průměru aorty může stačit echokardiogram každé 2 roky.
Nakonec je třeba zvážit screening FDR pacientů s BAV, aby se zjistila malformace aortální chlopně a rozšířil se AscAo. TTE může spolehlivě identifikovat FDR se strukturálními srdečními abnormalitami14, 26 (obrázek 2). Přirozená historie FDR s mírně rozšířeným kořenem aorty a fenotypem TAV však není známa. Proto jsou zapotřebí dlouhodobé následné studie této populace, a to jak pro stanovení rychlosti dilatace, tak pro stanovení frekvence sériového screeningu TTE, který by přiměřeně detekoval dilataci aorty před vznikem komplikací. 14
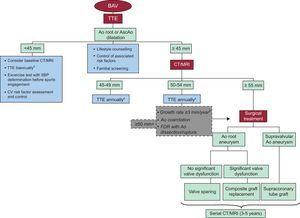
Obrázek 2. Algoritmus zobrazující obecný přístup k řízení a sledování dilatace aorty. Ao, aorta; AscAo, vzestupná aorta; BAV, bicuspidová aortální chlopně; CT, počítačová tomografie; CV, kardiovaskulární; FDR, příbuzní prvního stupně; MRI, magnetická rezonance; SBP, systolický krevní tlak; TTE, transtorakální echokardiogram. APokud je přítomna chlopenní dysfunkce, zvažte dřívější sledování. BSériová srovnání snímků pořízených stejnou zobrazovací technikou vedle sebe na stejné úrovni aorty.
Management Medical Management
Kromě při rutinním zobrazovacím vyšetření by pacienti s BAV měli dostávat informace o riziku disekce a tvorby aneuryzmatu, jakož io typických příznacích akutní disekce aorty (obrázek 2).
Činnosti nebo životní styl by měly být upraveny, protože vysoká intenzita , konkurenční a kolizní sporty jsou potenciálně nebezpečné a mohou vyvolat disekci aorty nebo prasknutí u více než mírně rozšířených aort (45 mm) .27
U těchto pacientů by měly být agresivně kontrolovány související kardiovaskulární rizikové faktory, jako je vysoký krevní tlak. β-blokátory lze podávat k oddálení nebo prevenci dilatace nebo progrese kořenů aorty u pacientů s BAV (při absenci závažné aortální regurgitace) .25, 26 Důvod tohoto doporučení je však založen na účinku léčby β-blokátory v přípravku Marfan , 28, a proto by měl být potvrzen dalším výzkumem. Ačkoli některé studie přinesly výhodu léčby blokátory receptorů pro angiotensin a inhibitorem enzymu konvertujícího angiotensin u lidí s Marfanovým syndromem, 29, 30, v současnosti neexistují žádné údaje prokazující podobný přínos těchto terapií u BAV aneurysmatického onemocnění.
Léčba BAV nemoci v současnosti nezahrnuje statiny, které mohou potenciálně omezit dilataci aorty snížením exprese metaloproteinázy v matrici a zlepšením endoteliální funkce prostřednictvím zvýšené endoteliální syntázy oxidu dusnatého.31 Nedávná randomizovaná, placebem kontrolovaná studie zahrnující účastníky s mírnou nebo středně těžkou aortální stenózou ukázala, že statiny nezměnily příhody související s aortální chlopní ani progresi stenózy aortální chlopně.31 Avšak pouze ≈ 5% účastníků studie mělo BAV. Další výzkum zaměřený na účinky statinů na dilataci, disekci a rupturu AscAo u pacientů s onemocněním BAV je oprávněný.
Chirurgie
Optimální načasování aortální chirurgie u pacientů s BAV bez indikace pro operaci chlopně zůstává nejistá kvůli omezené údaje dostupné o přirozené historii asymptomatické dilatace aorty (obrázek 2). Průměr AscAo je dimenze nejčastěji používaná k určení velikosti zvětšené aorty a je hlavním kritériem pro doporučení elektivní operace u asymptomatických pacientů s aneuryzmatem aorty. Současné pokyny uvádějí, že chirurgický zákrok k opravě kořene aorty nebo k nahrazení AscAo je indikován u pacientů s TAV, pokud je průměr kořene aorty nebo AscAo ≥ 55 mm, a že vzorce, které zahrnují výšku a plochu průřezu aorty u pacientů malého vzrůstu by se mělo používat. 25, 32, 33 U pacientů s Marfanem a BAV se doporučuje nižší prahová hodnota (≥50 mm). Na základě nedávných dlouhodobých následných studií jsou však rozdíly mezi oběma entitami významné. Pacienti s BAV pravděpodobně spadají mezi 2 extrémy spektra stavů představovaných Marfanovým syndromem a degenerativním aneuryzmatem AscAo a velikostní kritéria pro chirurgický zákrok mohou být uprostřed mezi kritérii stanovenými pro oba stavy (50, respektive 55 mm). U pacientů s BAV s rizikovými faktory, jako je koarktace aorty, těžká aortální stenóza nebo FDR s anamnézou ruptury a disekce aorty, je chirurgický zákrok doporučen, když je AscAo ≥ 50 mm, a u pacientů podstupujících elektivní náhradu aortální chlopně, pokud je ≥ 45 mm. Míra expanze se ukázala jako další hlavní prediktor prasknutí. Míra růstu nad 10 mm / rok byla tradičně považována za indikaci pro chirurgický zákrok.34 Nedávný pokrok v oblasti kardiovaskulárního zobrazování zlepšil reprodukovatelnost sériových měření. V důsledku toho existuje obecná shoda s přijetím rychlosti expanze o více než 3 mm / rok jako mezní hodnoty pro indikaci chirurgického zákroku za předpokladu, že byla přesně provedena srovnání vedle sebe, se stejnou zobrazovací technikou a na stejné úrovni aorta. Nakonec je třeba pečlivě zvážit intervenční kritéria oproti chirurgickému riziku, a to jak pro pacienta (věk, komorbidita atd.), Tak pro centrum. V nejlepších centrech se současná nemocniční úmrtnost na plánovaný chirurgický zákrok AscAo u mladých pacientů bez komorbidit pohybuje kolem 2% .34, 35 V rozhodovacím procesu je třeba vzít v úvahu charakteristiky pacienta, dysfunkci aortální chlopně, umístění dilatace aorty a typ operace .
Existuje několik možných chirurgických řešení a výběr závisí na umístění aneuryzmatu, distálním rozsahu postižení aorty a požadovaném stavu antikoagulace (tabulka 2) .36, 37 Pokud dojde k opravě chlopně nebo zvažuje se intervence šetřící chlopně, TEE lze provést předoperačně nebo intraoperačně, aby se definovala anatomie hrbolků a AscAo.38
Tabulka 2. Chirurgické možnosti pro onemocnění dvojcípé aortální chlopně
| Chirurgická technika | Úvahy |
| Redukční aortoplastika s / bez externího syntetického obalu | • Obecně se nedoporučuje (riziko opakované dilatace) • Alternativa pro pacienty s vysokou s urgické riziko (zejména pokud nejsou dutiny významně rozšířené) |
| náhrada kořene aorty a AscAo reimplantací koronární ostie (Bentallův postup) | standardní technika v pacienti s významným onemocněním chlopně a dilatací AscAo |
| Náhrada aortální chlopně a samostatná suprakoronární oprava aorty | • Obecně se nedoporučuje (riziko progresivní dilatace sinusů) • Alternativa pro starší pacienty s BAV stenózou, sinusy normální velikosti a dilatací suprakoronární AscAo |
| náhrada aorty šetřící ventily | přijatelná možnost pro mladé pacienty s normálně fungující BAV |
| Plicní autograft | • Obecně se nedoporučuje (riziko dilatace autograftu) • Alternativa pro děti, dospívající nebo mladé ženy, které chtějí otěhotnět |
| Oprava aortální chlopně | Přijatelná možnost, pokud je proveden pečlivý výběr pacienta |