PT Classroom – Confiabilidad y validez del signo de Homan para la detección de trombosis venosa profunda ׀ por Chai Rasavong, MPT, MBA
Deep La tromboflebitis venosa (TVP) es una afección grave que puede ser asintomática y pasar desapercibida, lo que resulta en la muerte debido a una embolia pulmonar. Es una oclusión parcial o completa de una vena por un trombo con una reacción inflamatoria secundaria en la pared de la vena. Un individuo está en riesgo de formación de trombos si tiene algún grado de estasis venosa, tiene sangre hipercoagulable y ha sufrido una lesión en las paredes venosas (1). Otros factores de riesgo para una TVP también incluyen: edad mayor de 40 años, antecedentes de TVP previa o embolia pulmonar, cirugía mayor (particularmente de pelvis o extremidades inferiores), obesidad, traumatismo en la pelvis o extremidades inferiores, insuficiencia cardíaca congestiva, inmovilización prolongada ( particularmente lesión del núcleo espinal) y el uso de terapias de reemplazo de estrógeno o anticonceptivos orales (1). Como fisioterapeutas, es imperativo que reconozcamos estos factores de riesgo en nuestros pacientes y estemos al tanto de una prueba clínica como la prueba de Homan.
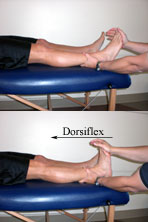
Para evaluar el signo de Homan, la rodilla del paciente está en una posición extendida y el examinador hace una dorsiflexión enérgica del tobillo del paciente (1). Se indica un signo positivo cuando se produce dolor en la región poplítea y en la pantorrilla a medida que el pie está en dorsiflexión. Sin embargo, algunas personas parecen tener una opinión diferente sobre cómo se debe aplicar esta prueba (2,3,5). Estas personas creen que para evaluar correctamente el signo de Homan, la rodilla del paciente debe estar en una posición flexionada en lugar de una posición extendida. Razonan que la flexión de la rodilla ejerce tracción sobre la vena tibial posterior, que cuando se inflama, provoca la aparición del síntoma de dolor. Sin embargo, no logran explicar el mecanismo exacto de cómo esta tracción en la vena tibial posterior aumentaría al flexionar la rodilla. Al reconocer la relación entre la tensión y la longitud en la rodilla, uno podría creer que la extensión de la rodilla daría como resultado un aumento de la tracción de la vena.
Al aplicar la prueba de Homan, un signo positivo no concluye automáticamente una TVP. De hecho, un signo de Homan positivo puede producirse debido a factores como flebitits superficiales, tendinitis de Aquiles y lesión de los músculos gastroc y plantares (1). Otras afecciones, como discos intervertebrales herniados y cordones del talón acortados, también pueden dar como resultado un falso positivo (2). Un signo de Homan negativo, por otro lado, no concluye automáticamente la ausencia de TVP. La trombosis que se desarrolla en las venas del muslo y la pelvis a menudo es difícil de detectar y los pacientes a menudo pueden permanecer asintomáticos (4). Teniendo esto en cuenta, es esencial que los terapeutas comprendan cuán confiable y válido es el signo de Homan en la detección de TVP.
En un estudio de McLachlin et al. (4), comparan los hallazgos clínicos premortem en las extremidades inferiores de quince pacientes gravemente enfermos con los resultados de la disección venosa postmortem de estos mismos pacientes. Descubrieron que 12 de las extremidades inferiores contenían trombos y 18 no. Los trombos que se encontraron fueron dos veces más frecuentes en las venas del muslo que en la vena debajo de la rodilla. El signo de Homan se evaluó en las extremidades inferiores de estos quince individuos, y los investigadores concluyeron un valor positivo verdadero del 8% y un valor positivo flase del 6%. Estos resultados deficientes para la prueba de Homan podrían haberse atribuido a la poca frecuencia de trombosis debajo de la rodilla en este estudio, y con una interpretación adicional, uno también debería darse cuenta de que el uso de pacientes extremadamente enfermos y un tamaño de muestra pequeño de pacientes post mortem podría haber disminuido la potencia. en la interpretación estadística del signo de Homan.
En otro estudio para la detección de TVP, Cranlet et al. (5) estudiaron 1333 extremidades inferiores (124 individuos) observando varios síntomas clínicos, incluido el signo de Homan, y comparándolo con un flebograma, una forma de radiografía. Descubrieron que el signo de Homan obtuvo un valor positivo verdadero del 48% y un valor negativo verdadero del 41%. Este fue el menos confiable de los síntomas clínicos de trombosis que observaron, que también incluía dolor muscular, sensibilidad e hinchazón. Debe tenerse en cuenta, sin embargo, que solo se les aplicó la prueba de Homan a 104 extremidades inferiores, en comparación con 133 extremidades inferiores evaluadas para síntomas clínicos evaluados en las otras tres categorías. Esta falta de uso de tamaños de muestra iguales podría haber resultado en un resultado menos favorable en la interpretación estadística del signo de Homan.
En un estudio similar que usó flebografía como evidencia de TVP, Haeger (6) también encontró hallazgos poco prometedores comparables al observar síntomas clínicos como el signo de Homan positivo para interpretar TVP. Encontró un valor positivo verdadero del 33% y un valor positivo falso del 21% para esta prueba.Este experimento también está plagado de un uso desigual del tamaño de la muestra en las diferentes categorías de síntomas clínicos, lo que de nuevo resultará en un resultado menos que favorable en la interpretación estadística del signo de Homan.
Aunque estos estudios presentaban fallos con algunas amenazas a la validez del diseño, el signo de Homan todavía se reconoce con precisión como insensible, inespecífico y no verdaderamente diagnóstico de TVP. La literatura ha demostrado que provoca casi tantos falsos positivos como verdaderos positivos. Por lo tanto, no se puede confiar únicamente en él para diagnosticar o descartar TVP.
Sin embargo, la prueba de Homan sigue siendo una herramienta importante para su uso en el ámbito de la atención médica. Nosotros, como terapeutas, nos damos cuenta de que esta prueba es fácil de realizar. Por lo tanto, puede ser ventajoso aplicar la prueba de Homan junto con otros síntomas clínicos detectados correlacionados con la TVP como: fiebre o taquicardia inexplicables, dolor muscular, sensibilidad, hinchazón, cambio de temperatura y dilatación venosa. Al hacerlo, aumentaremos nuestro poder y capacidad para interpretar una TVP. Esta interpretación requerirá un diagnóstico adicional de TVP que puede confirmarse mediante un venograma positivo o un estudio de flujo Doppler con imagen dúplex (7).
Además de centrarse únicamente en el diagnóstico de TVP, un fisioterapeuta también debe conocer las medidas preventivas para una TVP. Las medidas terapéuticas preventivas incluyen: deambulación temprana (particularmente después de la operación), uso de medias de soporte o medias elásticas, rango de movimiento pasivo o activo, uso de fármacos anticoagulantes como la heparina y prevención de posiciones prolongadas (8). Al tomar estas medidas preventivas, reconocer los factores de riesgo para el desarrollo de una TVP y utilizar la prueba de Homan junto con otros síntomas clínicos de la TVP, podemos disminuir en gran medida la probabilidad de que nuestros pacientes padezcan una TVP que conduzca a una embolia pulmonar. y muerte.
Última revisión: 8 de marzo de 2009
por Chai Rasavong, MPT, MBA