Buprenorfiini raskauden aikana vähentää vastasyntyneen ahdistusta
NIDA: n tukemassa kliinisessä tutkimuksessa, Äidin opioidihoito: Ihmisen kokeellinen tutkimus (MOTHER), on havaittu, että buprenorfiini on turvallinen ja tehokas vaihtoehto metadonille opioidiriippuvuuden hoitoon raskauden aikana. Naisia, jotka saivat joko lääkitystä, kokivat samanlaiset raskauskomplikaatiot ja synnyttivät vastasyntyneitä, jotka olivat vertailukelpoisia vastasyntyneiden terveyden ja kehityksen keskeisillä indikaattoreilla. Lisäksi buprenorfiinia saaneilla naisilla syntyneillä lapsilla oli vastasyntyneiden opioidien vieroitusoireita lievempiä kuin metadonia saaneilla naisilla.
Metadonia ja buprenorfiinin ylläpitohoitoa käytetään sekä laajalti opioidiriippuvaisilla yksilöillä saavuttamaan että ylläpitää pidättymistä. Metadoni on ollut hoidon standardi viimeisten 40 vuoden aikana opioidiriippuvaisista raskaana olevista naisista. Kiinnostus buprenorfiinin, äskettäin hyväksytyn lääkityksen, mahdolliseen käyttöön on kuitenkin toinen vaihtoehto opioidiriippuvuuden hoidossa raskauden aikana.
”Tuloksemme viittaavat siihen, että buprenorfiinihoidolla raskauden aikana on joitain etuja pikkulapset verrattuna metadoniin ja on yhtä turvallinen ”, kertoo tohtori Hendrée Jones, joka johti monikeskustutkimusta ollessaan Johns Hopkinsin yliopiston lääketieteellisessä yliopistossa ja työskentelee nyt RTI Internationalissa.
Tiukka kokeilun suunnittelu
Metadonin ylläpitohoito (MMT) lisää opioidiriippuvaisen naisen mahdollisuutta häiriöttömään raskauteen ja terveeseen vauvaan. Verrattuna jatkuvaan opioidien väärinkäyttöön, MMT vähentää riskiä sairastua tartuntatauteihin, mukaan lukien hepatiitti ja HIV; kokee raskauskomplikaatioita, mukaan lukien spontaani abortti ja keskenmenot, ja lapsesta, jolla on haasteita, kuten alhainen syntymäpaino ja hermostokäyttäytymisongelmat.
Näiden etujen lisäksi MMT voi myös vakava haittavaikutus. Kuten useimmat lääkkeet, metadoni pääsee sikiön verenkiertoon istukan kautta. Sikiö tulee riippuvaiseksi lääkityksestä tiineyden aikana ja tyypillisesti vetäytyy, kun se erottuu istukan verenkierrosta syntymän yhteydessä. Vastasyntyneiden abstinenssioireyhtymäksi (NAS) kutsutut vieroitusoireet ovat yliherkkyys ja yliherkkyys, vapina, oksentelu, hengitysvaikeudet, huono uni ja matalan asteen kuume. Vastasyntyneet, joilla on NAS, tarvitsevat usein sairaalahoitoa ja hoitoa, jonka aikana he saavat lääkkeitä (usein morfiinia) kapenevina annoksina oireiden lievittämiseksi samalla kun heidän ruumiinsa sopeutuvat opioidittomuuteen.
ÄITIN tutkijat olettivat, että buprenorfiinin ylläpito voisi tuottaa metadonin edut raskaana oleville naisille, joilla on vähemmän vastasyntyneiden ahdistusta. Buprenorfiini, kuten metadoni, vähentää opioidihalua ja lievittää vieroitusoireita ilman turvallisuus- ja terveysriskejä, jotka liittyvät huumeiden hankkimiseen ja väärinkäyttöön. Terapeuttinen annostus buprenorfiinilla, kuten metadonilla, välttää veren opioidipitoisuuksien suuret vaihtelut, jotka tapahtuvat väärinkäytösten yhteydessä ja aiheuttavat fysiologista stressiä sekä äidille että sikiölle. Toisin kuin metadoni, buprenorfiini on pikemminkin osittainen kuin täydellinen opioidi ja voi siten aiheuttaa vähemmän vakavaa sikiön opioidiriippuvuutta kuin metadonihoito.
ÄITI-tutkimuksessa rekrytoitiin naisia, kun he etsivät hoitoa opioidiriippuvuuteen kuudessa hoitokeskuksessa Yhdysvalloissa ja yksi Itävallassa. Kaikki naiset olivat 6-30 viikkoa raskaana. Tutkimusryhmä aloitti morfiinihoidon jokaiselle naiselle, vakautti hänen annoksensa ja seurasi sitten buprenorfiinihoidon tai MMT: n päivittäistä antamista loppuosan raskautensa ajan. Koko tutkimuksen ajan tiimi lisäsi jokaisen naisen lääkeannosta tarpeen mukaan vieroitusoireiden lieventämiseksi.
Tutkimukseen sisältyi suunnitteluominaisuuksia sen varmistamiseksi, että sen havainnot pätevät. Merkittävimpiä oli toimenpiteitä ehkäistä ennakkoluuloja, joita saattaisi syntyä, jos henkilökunta ja osallistujat tietäisivät mitä lääkkeitä nainen sai.
Hoitamaan osallistujia tietämättä mitä lääkkeitä kukin nainen sai, tutkimuslääkärit kirjoittivat reseptit pareittain, yksi kutakin lääkettä kohti, yhtä vahvina. Tutkimusapteekit sovittivat potilaan nimen ja henkilötunnuksen hänen lääkeryhmäänsä ja täyttivät vain reseptin hänen käyttämälle lääkkeelle.
Osallistujat liuotti joka päivä seitsemän tablettia kielensä alle ja nieli sitten siirapin. Jos nainen kuului buprenorfiiniryhmään, yksi tai useampi hänen tableteistaan sisälsi kyseisen lääkityksen määrätystä annoksesta riippuen, kun taas loput tabletit ja siirappi olivat plateboa. Jos nainen kuului metadoniryhmään, siirappi sisälsi kyseisen lääkityksen määrättyyn vahvuuteen ja tabletit olivat kaikki plateboa. Tällä tavoin jokaisen naisen lääkevalmiste näytti olevan identtinen kaikkien muiden osallistujien kanssa.Plasebotabletit ja siirappi on muotoiltu näyttämään, maistamaan ja haistamaan aktiivisten lääkkeiden tavoin.
Kuten hyviä äideille, parempi lapsille
175 naisesta, jotka aloittivat tutkimuslääkityksen, 131 jatkoi, kunnes he synnyttivät. MMT: n saaneilla ja buprenorfiinia saaneilla oli samanlaisia raskauskursseja ja tuloksia. Nämä kaksi naisryhmää eivät eronneet merkittävästi äidin painonnoususta, positiivisista lääkeseulonnoista syntymän aikana, epänormaalien sikiön esitysten prosenttiosuudesta tai keisarileikkauksen tarpeesta, analgesian tarpeesta synnytyksen aikana tai vakavista lääketieteellisistä komplikaatioista synnytyksen yhteydessä.
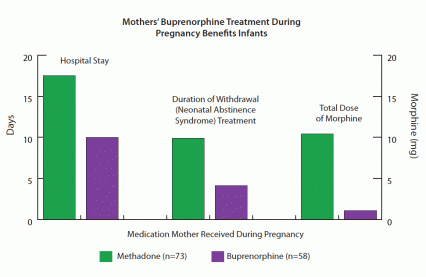
Kuten ÄITI-tutkijat olivat olettaneet, imeväiset, joiden äitiä hoidettiin buprenorfiinilla, kokivat lievemmän NAS: n kuin metadonille altistetut vauvat (ks. Kaavio). Vaikka suurin osa molempien ryhmien vauvoista vaati morfiinia NAS: n hallitsemiseksi, buprenorfiiniryhmä tarvitsi keskimäärin vain 11 prosenttia niin paljon, lopetti kapenemansa alle puolessa ajassa ja pysyi sairaalassa noin puolet niin kauan kuin imeväiset metadoni.
Tohtori Gabriele Fischerin Wienin lääketieteellisessä yliopistossa Itävallassa kolme naista tuli raskaaksi toisen kerran aikana, jolloin Äiti ilmoitti osallistujia. Tämä kehitys antoi tutkijoille mahdollisuuden verrata kahden lääkkeen suhteellista turvallisuutta ja tehoa yksittäisillä naisilla sekä ryhmien välillä. Toisen raskauden aikana kukin kolmesta naisesta otti vaihtoehtoisen lääkityksen ensimmäiseen raskauteensa saamaansa. Kummassakin tapauksessa buprenorfiinihoidon jälkeen syntyneellä lapsella oli lievempiä NAS-oireita kuin metadonihoidon jälkeen syntyneellä. Tämä tulos viittaa siihen, että ryhmien löydökset perustuvat eroihin näiden kahden lääkkeen vaikutuksissa eikä naisten fysiologisissa yksilöllisissä eroissa.
”Buprenorfiini voi olla hyvä vaihtoehto raskaana oleville naisille, etenkin niille, jotka ovat uusia hoitoa tai jotka tulevat raskaaksi tämän lääkityksen aikana ”, sanoo tohtori Jones.” Jos potilaalla on metadonihoito ja vakaus, hänen tulisi kuitenkin jatkaa metadonia. ”
Seuraavat kysymykset
ÄITI-tutkijat havaitsivat, että vaikka buprenorfiini- ja metadoniryhmän naiset hyötyivät tasavertaisesti hoidosta, keskeyttämisaste oli suurempi buprenorfiiniryhmässä (33 vs. 18 prosenttia). Tämä ero ei ollut tilastollisesti merkitsevä. Tutkijat spekuloivat, että jos se on mielekästä, se voi johtua muista tekijöistä kuin erilaisista vastauksista kahteen lääkkeeseen. He olettavat, että kokeelliset hoitoprotokollat ovat saattaneet siirtää potilaat morfiinista buprenorfiiniin liian nopeasti aiheuttaen epämukavuutta tai että buprenorfiini on saattanut olla helpompaa lopettaa kuin metadoni, kun naiset päättivät tulla pidättyviksi.
ÄITI-tutkimus teki eivät sisällä naisia, joilla on joitain päihteiden käytön häiriöitä, jotka ovat yleensä samanaikaisia opioidien väärinkäytön kanssa. ”Tulevissa tutkimuksissa tulisi verrata vastasyntyneiden abstinenssioireyhtymää, syntymätuloksia ja äitien tuloksia näistä kahdesta lääkkeestä raskaana oleville naisille, jotka väärinkäyttävät myös alkoholia ja bentsodiatsepiineja”, Dr. Jones sanoo.
”Kenttä tarvitsee myös tietoja vastasyntyneistä tulokset, kun raskaana olevia naisia hoidetaan buprenorfiinilla yhdistettynä naloksoniin, joka on buprenorfiinihoidon nykyinen ensilinjan muoto opioidiriippuvuudelle ”, tohtori Jones toteaa. ÄITI-tutkimuksessa annettiin buprenorfiinia ilman naloksonia sikiön altistamisen välttämiseksi toiselle lääkitykselle, jolla voi olla haitallisia vaikutuksia.
”Tämän loistavan tutkimuksen jälkeen jäljellä olevilla tutkimushaasteilla on määriteltävä tekijät, jotka johtivat eroavuuksiin. näiden kahden lääkkeen välillä ”, sanoo tohtori Loretta P. Finnegan, joka teki uraauurtavaa työtä NAS: n arvioinnissa ja hoidossa.” Lisäksi tutkijoiden on tehtävä seurantatutkimuksia näistä lapsista, jotta voidaan määrittää vastasyntyneiden vieroituserojen merkitys pitkällä aikavälillä. oireita. ” Tri Finnegan, nyt Finnegan Consultingin presidentti, oli aiemmin kansallisten terveyslaitosten naisten terveystutkimuksen toimiston johtajan lääketieteellinen neuvonantaja.
”Vastasyntyneiden abstinenssioireyhtymä on kauhea kokemus pikkulapsille , ja tämän sairauden hoitoa on parannettava ”, sanoo tohtori Jamie Biswas NIDA: n lääkehoidon ja lääkkeiden väärinkäytön lääketieteellisistä seurauksista.” Dr. Jonesin tutkimus on erinomainen panos tähän kliinisen tutkimuksen alueeseen, ja luotettavien tulosten pitäisi tarjota enemmän hoitovaihtoehtoja oireyhtymälle, joka vaikuttaa tuhansiin imeväisiin vuosittain. ”
Lähteet:
Unger, A. et ai. Satunnaistetut kontrolloidut tutkimukset raskauden aikana: tieteelliset ja eettiset näkökohdat. Altistuminen erilaisille opioidilääkkeille raskauden aikana yksilöiden sisäisessä vertailussa. Riippuvuus 106 (7): 1355–1362, 2011. Koko teksti
Jones, H.E., et ai. Vastasyntyneen abstinenssioireyhtymä metadonille tai buprenorfiinille altistumisen jälkeen. New England Journal of Medicine 363 (24): 2320–2331, 2010.Koko teksti
ÄITI-yhteistyökumppanit
Seuraavassa on luettelo äidin opioidihoidon: ihmiskokeellisen tutkimuksen (MOTHER) -tutkimuksen ja heidän yliopistoyhteistyönsä yhteistyökumppaneista.
tohtori. Hendrée Jones (tutkimuksen johtaja), Johns Hopkinsin yliopiston lääketieteellinen korkeakoulu; Amelia Arria, Marylandin yliopisto, College Park; Tohtori Mara Coyle, Brownin yliopiston Warrant Alpert Medical School; Tri Gabriele Fischer, Wienin lääketieteellinen yliopisto; Tohtori Sarah Heil, Vermontin yliopisto; Tohtori Karol Kaltenbach, Jefferson Medical College; Tohtori Peter Martin, Vanderbiltin yliopiston lääketieteellinen korkeakoulu; Tohtori Peter Selby, Toronton yliopisto; ja tohtori Susan Stine, Waynen yliopiston lääketieteellinen korkeakoulu.