Naevus bleu malin: un défi pour les dermatologues et les dermatopathologistes | Actas Dermo-Sifiliográficas
Les lésions pigmentées mélanocytaires représentent un réel défi pour les cliniciens et les pathologistes. Elles sont très proches cliniquement et histologiquement et il est essentiel de connaître l’évolution de ces lésions pour établir un bon diagnostic.
Un homme de 87 ans est venu au service de dermatologie pour l’évaluation d’une tumeur en l’épaule droite. La lésion s’était développée sur 20 ans et avait présenté des changements au cours des trois derniers mois (croissance et hyperpigmentation). Il n’avait pas d’autres symptômes d’accompagnement.
Nous avons observé un nodule pigmenté induré de 1,7 cm, qui semblait enfoncé dans la peau de l’épaule droite sans apparemment aucun composant sous-cutané. Une simple excision ajustée aux limites palpables de la lésion a été réalisée (Fig. 1a). Après la chirurgie, nous avons observé une pigmentation macroscopiquement intense affectant le derme profond (Fig. 1b), nous avons donc envoyé l’échantillon au service de pathologie avec un diagnostic suspect de mélanome malin.
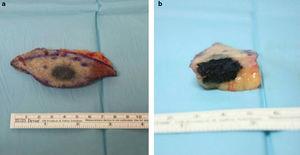
Résection cunéiforme de la lésion (a) montrant une composante pigmentée intense affectant le derme (b).
Histologiquement, nous avons observé une lésion intensément pigmentée, localisée dans le derme et le tissu sous-cutané, sans composante intraépidermique ni connexion à l’épiderme, qui a été aplatie et a montré une hyperkératose. La lésion elle-même a montré un modèle de croissance en expansion avec divers lobes (Fig. 2a). La zone centrale était constituée de nombreux mélanophages (Fig. 3a), tandis que la périphérie et la zone de lésion profonde étaient composées de cellules mélanocytaires de nature épithélioïde ou légèrement fusocellulaire, d’atypie cytologique modérée et de pléomorphisme (Fig. 3b). Ces cellules étaient de taille moyenne et grande, avec un cytoplasme légèrement éosinophile et des noyaux vésiculaires, la plupart avec un nucléole central ou des nucléoles de plus petite taille. Nous avons compté jusqu’à quatre mitoses par HPF dans les zones de prolifération, certaines d’entre elles présentant une atypie (Fig. 3c). Un composant inflammatoire rare – constitué de lymphocytes entrecoupés de cellules tumorales – a été observé. Nous n’avons observé aucun foyer de nécrose ou d’images d’invasion lymphovasculaire ou périneurale. Une analyse immunohistochimique utilisant du chromogène rouge a révélé que les cellules mélanocytaires n’étaient retrouvées que dans la partie profonde et périphérique de la lésion, tandis que le reste des cellules correspondait entièrement aux mélanophages (Fig. 2b). Avec ces résultats, le diagnostic de naevus bleu malin (MBN) a été établi.
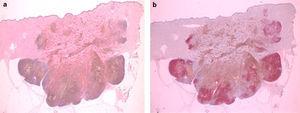
Vue panoramique de la lésion (a; HE × 10) et avec chromogène rouge et HMB45 (b; HE × 10).
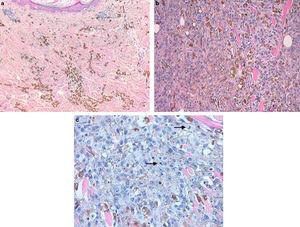
Partie superficielle de la tumeur , avec des mélanophages abondants sans lien avec l’épiderme (a; HE × 10). Partie centrale de la lésion à cellularité épithélioïde atypique (b; HE × 20). Cellules avec pléomorphisme marqué et présence de mitose (flèches) (c; HE × 20).
Nous avons réalisé une étude d’extension sur le patient, comprenant un examen clinique complet pour écarter la présence de une autre lésion pigmentée qui pourrait être considérée comme la tumeur primaire, mais qui s’est avérée tout à fait normale. Nous avons également effectué des tests sanguins avec WBC, biochimie et panels hépatiques, ainsi qu’un PET-CT sans altération des résultats par rapport aux valeurs normales moyennes: aucune maladie systémique n’était évidente. Douze mois après la chirurgie, aucun signe suggérant une récidive ou une maladie systémique n’a été observé et le patient reste asymptomatique à tous points de vue.
Le naevus bleu malin (MBN) était un terme introduit par Allen et Spitz pour décrire les lésions qui sont similaires aux naevus bleus mais peuvent montrer un comportement malin, voire mortel.1 Actuellement, le terme MBN est controversé et certains auteurs comme Ackerman2 ne recommandent pas son utilisation.
Ce diagnostic a été utilisé dans différentes situations clinicopathologiques , comme les mélanomes qui surviennent sur un naevus bleu, généralement sur les cellules cellulaires. Cela pourrait probablement être notre cas si l’on considère l’évolution de la lésion. MBN pourrait également faire référence à de nouveaux mélanomes qui contiennent des éléments qui rappellent un naevus bleu. Les critiques du terme affirment l’incongruité supposée de se référer à un naevus malin, lorsque la définition du naevus inclut la bénignité. Par conséquent, un synonyme de MBN qui a été proposé aujourd’hui est le mélanome de type nævus bleu. Cela semble être la manière la plus appropriée de désigner ces lésions.
Nous pouvons trouver plusieurs séries publiées de MBN où les lésions avaient les mêmes résultats cliniques que les mélanomes malins réguliers, surtout si l’on considère la survie et la récidive. Mais certaines études isolées suggèrent que l’évolution clinique est généralement plus agressive dans les cas de MBN.
Les critères histologiques pour le diagnostic de MBN ne sont pas bien définis, mais presque tous les articles publiés conviennent que ces lésions présentent une atypie cytologique , un indice mitotique élevé et la présence d’une mitose atypique. Elles présentent généralement une nécrose et un taux de croissance infiltrant.1–3
Le diagnostic différentiel de ces lésions peut être compliqué. Tout d’abord, il est nécessaire de faire la distinction entre le mélanome nodulaire et métastatique. Ceci est obligatoire pour déterminer si la lésion que nous étudions est une métastase cutanée ou une tumeur primitive. Certains tests d’imagerie peuvent être utiles pour cette tâche, comme la TEP-TDM. Un autre diagnostic différentiel important à considérer est ce que l’on appelle le «mélanome de type animal», qui a un faible indice mitotique et une légère composante mélanophagique.4 Le troisième diagnostic différentiel doit être fait avec le mélanocytome épithélioïde pigmenté (PEM), qui est très similaire à le mélanome de type animal ainsi que le naevus bleu bénin.Le PEM est généralement une lésion «de novo», plus fréquente chez les patients jeunes. Il montre également un faible indice mitotique et une composante mélanophagique. Enfin, il convient de considérer le diagnostic différentiel avec le naevus cellulaire bleu atypique, qui est généralement une lésion bien délimitée avec une atypie intermédiaire et un faible indice mitotique, mais sans nécrose.5
Conflit d’intérêts
Les auteurs ne déclarez aucun conflit d’intérêts.