Aorta dilatáció a bicicid aorta szelep betegségben | Revista Española de Cardiología (angol nyelvű kiadás)
Bevezetés
A bicicus aorta szelep (BAV) a leggyakoribb veleszületett szív-rendellenesség, amely a lakosság 0,5% -1,4% -ában fordul elő ; ezt az anomáliát sporadikusan genetikailag továbbítja egy autoszomális-domináns útvonal, a férfiak 3: 1 arányban. A BAV klinikailag fontos, nemcsak a szeleppel kapcsolatos szövődmények (szelepdiszfunkció, fertőző endocarditis) miatt, hanem a sok vaszkuláris rendellenesség, beleértve az aorta dilatációját2 (1. ábra).
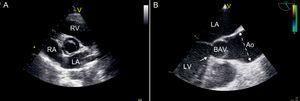
1. ábra Echokardiográfiai képek a kétfejű aorta szelep értékeléséről. V: Transthoracalis parasternalis rövidtengelyes nézet, amely kétfejű aorta szelepet mutat antero-posterior konfigurációval. B: Transzesophagealis hosszútengelyes nézet, amely egy bicuspid aorta szelep rendellenes szisztolés nyitását (“domingozását” mutatja). Az aorta dilatációja nyilvánvaló, a sinotubuláris csatlakozás felett kezdődik, és a cső alakú aorta középső emelkedő részénél maximális (szaggatott vonal). szűkület van, a rostos gerinc a bal kamrai kiáramló traktus septum részéből származik (nyíl). Ao, aorta; BAV, bicuspid aorta szelep; LA, bal pitvar; LV, bal kamra; RA, jobb pitvar; RV, jobb kamra.
A BAV-val összefüggő aorta dilatáció prevalenciája 33% és 80% között mozog. Ez a variáció a dilatáció meghatározásához használt küszöbértékeken, az életkor és a testfelület normális értékein, valamint a Az aorta aneurysmáinak különféle típusait írták le az érintett régiótól függően, 3 a középső felemelkedő traktus dilatációja (dilatáció csak a tubuláris emelkedő résznél) a leggyakoribb megfigyelt mintázat.4 Az életkor és a BAV morfológiája szintén társult emelkedő aorta (AscAo) dimenzióval, bár a morfológia szerepe nincs egyértelműen meghatározva.5, 6
Kórélettan
A BAV-ban szenvedő betegek aorta dilatációjának patogeneziséről folytatott két elmélet folytatódik. Az egyik elmélet szerint az AscAo dilatáció a véráramlás turbulenciájának következménye lehet, amelynek elsődleges hemodinamikai hatása a magzat életéből adódik, és a stressz által kiváltott különböző fokú aorta degenerációt eredményezheti. Annak ellenére, hogy ennek a hipotézisnek a relatív egyszerűség előnye van, néhány tanulmány azt sugallja, hogy ezeknél a betegeknél egyedül a hemodinamikai változások nem lehetnek felelősek az aorta dilatációjáért.7 A második elmélet felveti a veleszületett veleszületett hiba jelenlétének hipotézisét az aorta szerkezetében. A csúcs elrendeződése és az AscAo betegség közötti összefüggést az idegi címersejtek rendellenes fejlődési mintázataival lehet magyarázni, és a hemodinamikai elváltozásoktól függetlenül strukturális rendellenességek lépnek fel sejtek szintjén.8 Ez az elmélet az utóbbi évtizedben egyre népszerűbbé vált, és agresszívebb ajánlások a proximális aorta kezelésére ezeknél a betegeknél. Van néhány bizonyíték, amely alátámasztja a domináns veleszületett fal rendellenességét:
-
• BAV-ban szenvedő betegeknél (beleértve a gyermekeket is) normális működésű aortaszeleppel szignifikáns proximális aorta-megnagyobbodást figyeltek meg életkornak megfelelő normál kontrollok. A „normálisan” működő BAV azonban önmagában szűkületes, nonaxiális és turbulens áramlással rendelkezik, még akkor is, ha nincs transzvalvuláris nyomásgradiens. Ez az áramlás rendkívül excentrikus, kóros spirális áramlási mintákat okoz a proximális aortában.9 Ezek a kóros hemodinamikai mintázatok hosszú ideig működnek, és aszimmetrikus stressz okozta aortafal elváltozásokhoz vezethetnek, majd a specifikus aorta szegmensek tágulnak.
-
• BAV-ban szenvedő betegeknél nagyobb aorta gyökér- és AscAo-átmérő van, mint a tricuspid aorta szelepben (TAV) szenvedő betegeknél, még akkor is, ha a billentyűi elváltozások hemodinamikai súlyossága megegyezik. ami a BAV-on keresztül történik, nem került elemzésre.
-
• Az AscAo dilatáció az aorta szelep cseréje után is előfordulhat.10
-
• A belső fal rendellenességét alátámasztaná a BAV-ban az AscAo szövődmények mögött álló hisztopatológiai rendellenesség, nevezetesen a cisztás mediális degeneráció bemutatása. Ezt a kóros megállapítást a BAV-ban szenvedő betegek aortáiban figyelték meg, még mielőtt az aneurysma kialakulása megtörténne, és egy csökkent extracelluláris mátrix komponensből és az aortában lévő megnövekedett mátrix degradációs enzimekből áll. 11, 12, 13 Érdekes, bár hasonló szövettani és biomolekuláris változások fordulnak elő A BAV és a Marfan aortas esetében ezeknek a változásoknak az eloszlása mindkét körülményben, sőt, a TAV aneurizmáiban is különbözik (1. táblázat), amely a hemodinamika elsődleges szerepét szorgalmazza az aorta fal reaktív átalakításának fejlesztésében.
1. táblázat .A cisztás mediális degeneráció kórszövettana
Jellemző BAV aneurizma Marfan aneurysma TAV aneurizma Redukáló ECM komponensek Növeli a VSMC apoptózist: csökkenti az ECM fehérjék termelését Elasztin töredezettsége: a szerkezeti tartó és a rugalmasság elvesztése FB-1 hiány: a VSMC leválása az elasztinról és a kollagén mátrixról (mátrix megszakadása) Kisebb mértékű változások A mátrix lebontó enzimek növelése Az MMP növelése -2 Az MMP-9 növelése Az MMP2 / TIMP-1 növelése Az MMP-12 növelése Az MMP-13 növelése Térbeli CMD elosztás Aszimmetrikus Körkörös aneurizmális régióra korlátozva BAV , bicuspid aorta szelep; CMD, cisztás mediális degeneráció; ECM, extracelluláris mátrix; FB, fibrillin; MMP, mátrix metalloproteináz; TAV, tricuspid aorta szelep; TIMP, a metalloproteináz szöveti inhibitora; VSMC, vaszkuláris simaizomsejtek.
-
• Végül felvetették, hogy a BAV-betegség nagy örökölhetőséggel bír, és a meghatározás szinte teljes egészében genetikai. Nagycsaládos vizsgálatokban a BAV előfordulását a BAV-ban szenvedő egyének első fokú rokonaiban (FDR) 9% -nak jelentették. Ezenkívül néhány tanulmány beszámolt aorta gyökér dilatációjáról, mellkasi aorta aneurysmájáról vagy aorta disszekciójáról a BAV-betegek FDR-jének legfeljebb egyharmadánál, függetlenül attól, hogy BAV volt-e vagy sem.14, 15 azt javasolta, hogy a BAV-ban az aorta dilatatiójának felelőssé tétele nem határozottan megalapozott.
A dilatáció természetes története
Az aorta dilatációját gyermekkorban dokumentálták, ami arra utal, hogy ez a folyamat az élet elején kezdődik. A BAV-val összefüggő aortabetegség progressziójának mértékére vonatkozó információk nagymértékben változnak, a tanulmányok évi ~ 0,3–1,1 mm-t jelentenek (mm / év) .7 Olmsted megyei tanulmányban az AscAo dilatáció prevalenciája (> 40mm) 15% volt, és az ismételt méréseket végző betegek egy részében a prevalencia 39% -ra emelkedett. 16 Bár számos kockázati tényező társul az aorta dilatációjához (magas vérnyomás, férfi nem, jelentős szelepbetegség), a legfontosabb változó valószínűleg az életkor. Mind a gyermekgyógyászati, mind a felnőttkori vizsgálatok arról számoltak be, hogy a TAV-val összefüggő aneurysmákkal összehasonlítva a BAV-val összefüggő aneurysma gyorsabban megnagyobbodik és lényegesen fiatalabb korban jelentkezik. 6, 7 Ezenkívül az aorta progresszív dilatációja gyakrabban fordul elő betegeknél. nagyobb aorták a kiindulási állapotban. A prevalencia a vizsgált kohortól függően változik, az esetek összesített becslése 4% .17, 18 A referáló központok egyes jelentései szerint az aorta disszekció kockázata 5-9-szer nagyobb a BAV-ban, mint a TAV-ban, míg mások nem észleltek ilyen összefüggést .7, 19 A legújabb tanulmányok alacsonyabb kockázatot jelentettek. A Toronto sorozatban 20 a disszekció prevalenciája 0,1% volt a követés egy betegévében, az Olmsted megyei tanulmányban pedig az aorta disszekció 25 éves kohorsz kockázata az echokardiográfiai diagnózis után 0,5% volt. 21
Valójában a BAV-val társított AscAo aneurizmák olyan méretű tartományban boncolódnak és szakadnak, mint más etiológiájú aneurizmák (átlag: 60 ± 12 mm; tartomány: 30–108 mm) .22 A disszekció és a repedés fokozott kockázata A BAV az aorta dilatáció nagyobb gyakoriságának és sebességének köszönhető, amely lényegesen fiatalabb életkorban fordul elő, mint az idiopátiás AscAo aneurizmák esetében. 7, 19 A BAV és TAV betegek összehasonlítása azt mutatta, hogy bár a BAV betegeknél az aorta növekedés nagyobb volt ( 1,9 vs 1,3 mm / év), a repedés és a disszekció előfordulása hasonló volt.7 Ezért a gyorsabb növekedési ütem ellenére a negatív események hasonló ütemben és hasonló aortaátmérővel fordulnak elő.
A Marfan-szindrómás betegeknél az aorta dissectio élettartama jóval nagyobb n (40%), mint a BAV-ban szenvedő betegek. Mivel azonban a BAV-betegség ~ 100-szor gyakoribb, mint a Marfan-szindróma, a BAV-betegség azonos vagy nagyobb számú aorta-disszekcióért felelős, mint a Marfan-szindróma. 22
Diagnózis és megfigyelés
A transthoracalis echokardiogram (TTE) általában az elsődleges képalkotó technika a BAV diagnosztizálásához (1. ábra), mivel azonosítja azokat a betegeket, akiknél az aorta gyökér vagy az AscAo megnagyobbodott, és felméri az idő előrehaladását. A normál tartományt (AscAo és az aorta gyökérátmérő2) korrigálni kell az életkor és a nem szerint.Ezek a TTE-mérések szorosan korrelálnak a multidetektoros számítógépes tomográfia (CT )23 és a mágneses rezonancia képalkotás (MRI) által végzett mérésekkel 24, ami arra utal, hogy a TTE pontos képalkotó modalitás. Ennek ellenére előfordulhat, hogy a szokásos TTE nem jeleníti meg a teljes AscAo-t, és nem sikerül kimutatnia a legnagyobb átmérőjét, amely a legjellemzőbb az AscAo proximális és közepe között. Javasoljuk, hogy MRI- vagy CT-vizsgálatot végezzenek a teljes AscAo értékeléséhez, amikor azt az echocardiogram nem képes megfelelően megjeleníteni. Az aorta dilatáció (≥45 mm) első diagnosztizálásakor ésszerű elvégezni a kiindulási MRI vagy CT vizsgálatot is, amely referenciaértékként szolgálna a nyomon követés során, ha a soros echokardiogramok közötti eltérések tapasztalhatók. Az MRI-vizsgálat segítségével pontosan kimutatható és mérhető az aorta aneurysma, valamint megerősíthető a szelep anatómiája, elkerülve a kontrasztot és a sugárterhelést. A közelmúltban a kóros szisztolés spirális áramlást 4-dimenziós MRI bizonyította, és az áramlási sugár excentricitásának mértéke és iránya döntő lehet a szegmentális aneurysma kialakulásának kockázatának meghatározásában.9 A specifikus aorta anatómia szabhatja meg, melyik képalkotó vizsgálat optimális. Például, amikor az aneurizmák az aorta gyökerét érintik, az MRI előnyösebb, mint a CT, mivel a CT kevésbé jól képezi le a gyökeret, és kevésbé pontos az átmérőjének méretezése. Ha van ellenjavallat a CT-re és az MRI-re, akkor a TEE ésszerű alternatíva, amely egyértelműen felülmúlja a TTE-t az aortagyökérben (1. ábra), az aortaívben és az ereszkedő aortában található aneurizmák értékelésében. A TTE és a többszeletes CT angiogram kombinációja minden szükséges információt megadhat, ha műtétet terveznek.
Amikor a mellkasi aorta aneurysmáját először észlelik, nem lehet meghatározni annak növekedési sebességét, és ezért megfelelő az ismételt képalkotó vizsgálat elvégzése az első vizsgálat után 6 hónappal. Ha az aneurysma mérete változatlan marad, akkor ésszerű a legtöbb esetben egy képalkotó tanulmány elkészítése éves alapon.25 Ez az aorta szeleppótlás után is érvényes, mivel progresszív aorta dilatáció léphet fel. Az utólagos értékelést rövidebb időközönként meg kell fontolni az aorta méretétől, a tágulás sebességétől és a fizikai aktivitástól függően. Jelentős szelepelváltozások nélküli és normális aortaátmérőjű BAV-betegek esetén 2 évente elegendő az echokardiogram.
Végül a BAV-betegek FDR-jének szűrését kell megfontolni az aorta szelep rendellenességeinek és kitágult AscAo kimutatásának. A TTE megbízhatóan azonosíthatja az FDR-t a strukturális szív rendellenességekkel14, 26 (2. ábra). Az enyhén tágult aortagyökérrel és a TAV fenotípussal rendelkező FDR természete azonban nem ismert. Ezért ennek a populációnak hosszú távú nyomon követési vizsgálatokra van szükség, mind a dilatáció sebességének meghatározásához, mind pedig a soros TTE szűrés gyakoriságának megállapításához, amely ésszerűen kimutatja az aorta dilatációját a komplikációk előfordulása előtt. 14
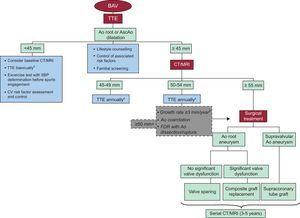
2. ábra: A az aorta dilatáció kezelésének és felügyeletének általános megközelítése. Ao, aorta; AscAo, emelkedő aorta; BAV, bicuspid aorta szelep; CT, számítógépes tomográfia; CV, szív- és érrendszeri; FDR, első fokú rokonok; MRI, mágneses rezonancia képalkotás; SBP, szisztolés vérnyomás; TTE, transthoraciás echokardiogram. A Fontolja meg a korábbi nyomon követést, ha a szelep diszfunkciója fennáll. BAzonos képalkotó technikával, egymás mellett, ugyanazon aorta szinten készített képek sorozatbeli összehasonlítása.
Management Medical Management
Amellett, hogy rutin képalkotó értékelés, a BAV-ban szenvedő betegeknek információkat kell kapniuk a disszekció és az aneurysma kialakulásának kockázatáról, valamint az akut aorta disszekció tipikus tüneteiről (2. ábra).
A tevékenységeket vagy az életmódot módosítani kell, mivel a magas intenzitás , a verseny- és az ütközéses sportok potenciálisan veszélyesek, és az aorta disszekcióját vagy felrepedését okozhatják az enyhe dilatációjú aortáknál (45 mm). A β-blokkolókat az aorta gyökér dilatációjának vagy progressziójának késleltetésére vagy megakadályozására lehet alkalmazni BAV-betegeknél (súlyos aorta regurgitáció hiányában) .25, 26 Ennek az ajánlásnak az indoka azonban a β-blokkolók Marfan-kezelésén alapszik. , 28. és ezért további kutatásokkal kell megerősíteni. Bár egyes tanulmányok az angiotenzin-receptor blokkoló és az angiotenzin-konvertáló enzim gátló kezelés előnyeit eredményezték Marfan-szindrómában szenvedő betegeknél, 29, 30, jelenleg nincsenek adatok, amelyek bizonyítanák hasonló előnyöket ezekből a terápiákból a BAV aneurysma betegségben.
A BAV-kór orvosi kezelése jelenleg nem tartalmazza a sztatinokat, amelyek potenciálisan korlátozhatják az aorta dilatációját azáltal, hogy csökkentik a mátrix metalloproteináz expresszióját és javítják az endotheliális funkciót az endotheliális nitrogén-monoxid szintáz fokozásával.31 Egy nemrégiben végzett, randomizált, placebo-kontrollos vizsgálat enyhe vagy mérsékelt aorta stenosisban szenvedő résztvevők bevonásával kimutatta, hogy a sztatinok nem változtatták meg az aorta szeleppel kapcsolatos eseményeket vagy az aorta szelep szűkületének progresszióját.31 A vizsgálat résztvevőinek azonban csak ~ 5% -ának volt BAV. A sztatinok AscAo dilatációjára, disszekciójára és szakadására összpontosító további kutatások BAV-betegségben indokoltak.
Sebészet
Az aorta műtétek optimális időzítése BAV-ban szenvedő betegeknél a szelepműtét indikációja nélkül továbbra is bizonytalan. a tünetmentes aorta dilatáció természetes kórtörténetéről rendelkezésre álló korlátozott adatok (2. ábra). Az AscAo átmérő az a dimenzió, amelyet leggyakrabban a megnagyobbodott aorta méretének meghatározására használnak, és ez a kritériuma az elektív műtét ajánlásának aorta aneurysmában szenvedő tünetmentes betegeknél. A jelenlegi irányelvek kimondják, hogy a TAV-ban szenvedő betegeknél az aorta gyökér helyreállítását vagy az AscAo pótlását célzó műtét javasolt, ha az aorta gyökér vagy az AscAo átmérője ≥55 mm, és a magasságot és az aorta keresztmetszetét magában foglaló formulák a kis termetű betegek számára 25, 32, 33 alsó küszöböt (≥50mm) ajánlani Marfan és BAV betegeknél. A legutóbbi, hosszú távú nyomonkövetési vizsgálatok alapján azonban a két egység közötti különbségek jelentősek. A BAV-ban szenvedő betegek valószínűleg a Marfan-szindróma és a degeneratív AscAo aneurysma által képviselt állapotok spektrumának 2 véglete közé esnek, és a műtéti beavatkozás méretkritériumai félúton lehetnek a mindkét állapotra megállapítottak között (50, illetve 55 mm). BAV-ban szenvedő betegeknél, akiknél rizikófaktorok vannak, például aorta koarktáció, súlyos aorta szűkület vagy FDR kórtörténetében az aorta repedése vagy disszekciója, műtét ajánlott, ha az AscAo értéke ≥50 mm, és azoknál, akiknél a választható aorta szelep cseréje ≥ 45 mm. Kimutatták, hogy a tágulás mértéke a repedés másik fő előrejelzője. A 10 mm / év feletti növekedési sebességet hagyományosan a műtét indikációjának tekintik.34 A kardiovaszkuláris képalkotás terén a közelmúltban elért eredmények javították a soros mérések reprodukálhatóságát. Következésképpen általános egyetértés van abban, hogy a műtétet jelző küszöbértékként 3 mm / évnél nagyobb tágulási rátát fogadnak el, feltéve, hogy az összehasonlításokat pontosan egymás mellett végezték, ugyanazzal a képalkotó technikával és a műtét azonos szintjén. aorta. Végül gondosan mérlegelni kell a beavatkozási kritériumokat a műtéti kockázattal szemben, mind a beteg (életkor, társbetegségek stb.), Mind a központ szempontjából. A legjobb központokban az AscAo választott műtétjével járó kórházi mortalitás társbetegség nélküli fiatal betegeknél 2% körül mozog. 34, 35 A döntéshozatali folyamat során figyelembe kell venni a beteg jellemzőit, az aorta szelep diszfunkcióját, az aorta dilatációjának helyét és a műtét típusát. .
Számos műtéti lehetőség áll rendelkezésre, és a választás az aneurysma helyétől, az aorta érintettségének disztális mértékétől és a kívánt antikoagulációs státusztól függ (2. táblázat). 36, 37 Ha a szelep javítása vagy a szelepet kímélő beavatkozást fontolóra veszik, a TEE elvégezhető pre- vagy intraoperatív módon, a cusps és az AscAo anatómiájának meghatározásához.38
2. táblázat: A bicicid aorta szelep betegségének sebészeti lehetőségei
| Sebészeti technika | szempontok |
| Redukciós aortoplasztika külső szintetikus csomagolással / anélkül | • Általában nem ajánlott (az ismétlődő dilatáció kockázata). • Alternatív megoldás magas s betegséggel rendelkező betegek számára sürgős kockázat (különösen, ha az orrmelléküregek nem jelentősen kitágultak) |
| Az aorta gyökér és az AscAo cseréje a koszorúér ostia újbóli beültetésével (Bentall-eljárás) | Standard technika a jelentős szelepbetegségben szenvedő betegek és az AscAo dilatációja |
| Aorta szeleppótlás és külön supracoronáris aorta-helyreállítás | • Általában nem ajánlott (a progresszív sinus dilatáció kockázata) • Alternatív megoldás BAV stenosisban szenvedő idős betegeknél, normál méretű orrmelléküregek és a supracoronaris AscAo dilatációja |
| Szelepet kímélő aorta pótlás | Elfogadható lehetőség normál- működő BAV |
| Pulmonalis autograft | • Általában nem ajánlott (az autograft kitágulásának kockázata) • Alternatív megoldás a teherbe esni kívánó gyermekek, serdülők vagy fiatal nők számára |
| Aorta szelep javítása | Elfogadható lehetőség, ha gondos betegválasztást végeznek |