Aula PT – Affidabilità e validità per il segno di Homan per il rilevamento della trombosi venosa profonda ׀ di Chai Rasavong, MPT, MBA
Deep La tromboflebite venosa (TVP) è una condizione grave che può essere asintomatica e non essere rilevata con conseguente morte a causa di un embolo polmonare. È un’occlusione parziale o completa di una vena da un trombo con una reazione infiammatoria secondaria nella parete della vena. Un individuo è a rischio di formazione di trombi se ha un certo grado di stasi venosa, ha sangue che è ipercoagulabile e ha subito una lesione alle pareti venose (1). Altri fattori di rischio per una TVP includono anche: età superiore a 40 anni, storia di pregressa TVP o embolia polmonare, interventi chirurgici maggiori (in particolare del bacino o degli arti inferiori), obesità, traumi al bacino o agli arti inferiori, insufficienza cardiaca congestizia, in particolare lesione del midollo spinale) e l’uso di terapie sostitutive con estrogeni o contraccettivi orali (1). Come fisioterapisti, è imperativo riconoscere questi fattori di rischio nei nostri pazienti ed essere a conoscenza di un test clinico come il test di Homan.
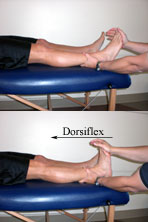
Per valutare il segno di Homan, il ginocchio del paziente è in posizione estesa e l’esaminatore esegue la dorsiflessione della caviglia del paziente con forza (1). Un segno positivo è indicato quando il dolore nella regione poplitea e nel polpaccio viene provocato mentre il piede è dorsiflesso. Tuttavia, alcuni individui sembrano avere un’opinione diversa su come questo test dovrebbe essere applicato (2,3,5). Questi individui credono che per valutare correttamente il segno di Homan, il ginocchio del paziente deve essere in una posizione flessa invece che in una posizione estesa. Ragionano che flettendo il ginocchio eserciti una trazione sulla vena tibiale posteriore, che quando infiammata, provoca il sintomo del dolore. Tuttavia, non riescono a spiegare il meccanismo esatto di come questa trazione sulla vena tibiale posteriore sarebbe aumentata flettendo il ginocchio. Riconoscendo la relazione di tensione della lunghezza al ginocchio, si potrebbe credere che l’estensione del ginocchio provocherebbe invece un aumento della trazione della vena.
Quando si applica il test di Homan, un segno positivo non conclude automaticamente una TVP. In effetti, un segno di Homan positivo può essere suscitato a causa di fattori come flebiti superficiali, tendinite di Achille e lesioni ai muscoli gastrocnestici e plantari (1). Ulteriori condizioni come i dischi intervertebrali erniati e le corde del tallone accorciate possono anche provocare un falso positivo (2). Un segno di Homan negativo, d’altra parte, non conclude automaticamente un’assenza di TVP. La trombosi che si sviluppa nella coscia e nelle vene pelviche è spesso difficile da rilevare e i pazienti possono spesso rimanere asintomatici (4). Tenendo presente questo, è essenziale che i terapeuti comprendano quanto sia affidabile e valido il segno di Homan nel rilevamento della TVP.
In uno studio di McLachlin et al. (4), confrontano i risultati clinici premortem negli arti inferiori di quindici pazienti gravemente malati con i risultati della dissezione venosa post-mortem di questi stessi pazienti. Hanno scoperto che 12 degli arti inferiori contenevano trombi e 18 no. I trombi che sono stati trovati erano due volte più spesso nelle vene della coscia rispetto alla vena sotto il ginocchio. Il segno di Homan è stato valutato sulle estremità inferiori di questi quindici individui, ei ricercatori hanno concluso un valore positivo vero dell’8% e un valore positivo flase del 6%. Questi scarsi risultati per il test di Homan potrebbero essere stati attribuiti alla scarsa frequenza di trombosi sotto il ginocchio in questo studio, e con un’ulteriore interpretazione si dovrebbe anche rendersi conto che l’uso di pazienti estremamente malati e un campione di piccole dimensioni di pazienti post-mortem potrebbe aver diminuito il potere nell’interpretazione statistica del segno di Homan.
In un altro studio per il rilevamento della TVP, Cranlet et al. (5) hanno studiato 1333 arti inferiori (124 individui) esaminando vari sintomi clinici tra cui il segno di Homan e confrontandolo con un flebogramma, una forma di raggi X. Hanno scoperto che il segno di Homan ha ottenuto un vero valore positivo del 48% e un vero valore negativo del 41%. Questo era il meno affidabile dei sintomi clinici per la trombosi che hanno esaminato, che includeva anche dolore muscolare, sensibilità e gonfiore. Va tenuto in considerazione, tuttavia, che solo 104 arti inferiori avevano applicato il test di Homan, rispetto ai 133 arti inferiori valutati per sintomi clinici valutati nelle altre tre categorie. Questo mancato utilizzo di campioni di dimensioni uguali avrebbe potuto portare a un risultato meno che favorevole nell’interpretazione statistica del segno di Homan.
In uno studio simile che utilizzava la flebografia come prova della TVP, Haeger (6) ha anche trovato risultati non promettenti comparabili nell’analisi dei sintomi clinici come il segno di Homan positivo per l’interpretazione della TVP. Ha trovato un valore vero positivo del 33% e un valore falso positivo del 21% per questo test.Anche questo esperimento è afflitto da un uso ineguale della dimensione del campione nelle diverse categorie di sintomi clinici, che si tradurrà nuovamente in un risultato meno che favorevole nell’interpretazione statistica del segno di Homan.
Sebbene questi studi fossero viziati da alcune minacce alla validità del progetto, il segno di Homan è ancora accuratamente riconosciuto come insensibile, non specifico e non veramente diagnostico per la TVP. La letteratura ha dimostrato che suscita quasi tanti falsi positivi quanti veri positivi. Pertanto, non si può fare affidamento esclusivamente sulla diagnosi o sull’esclusione della TVP.
Tuttavia, il test di Homan rimane ancora uno strumento importante per l’uso in ambito sanitario. Come terapisti, ci rendiamo conto che questo test è facile da eseguire. Pertanto, può essere a nostro vantaggio applicare il test di Homan insieme ad altri sintomi clinici rilevati correlati alla TVP come: febbre o tachicardia inspiegabili, dolore muscolare, sensibilità, gonfiore, variazione di temperatura e dilatazione venosa. In questo modo, aumenteremo la nostra potenza e capacità di interpretare una TVP. Questa interpretazione richiederà quindi un’ulteriore diagnosi di TVP che può essere confermata da un venogramma positivo o da uno studio del flusso Doppler con imaging duplex (7).
Oltre a concentrarsi solo sulla diagnosi di TVP, un fisioterapista dovrebbe anche essere a conoscenza delle misure preventive per una TVP. Le misure terapeutiche preventive includono: deambulazione precoce (in particolare post-operatoria), utilizzo di calze di sostegno o tubo elastico, mobilità passiva o attiva, uso di farmaci anticoagulanti come l’eparina e prevenzione di posizioni prolungate (8). Prendendo queste misure preventive, riconoscendo i fattori di rischio per lo sviluppo di una TVP e utilizzando il test di Homan insieme ad altri sintomi clinici per TVP, possiamo ridurre notevolmente la probabilità che i nostri pazienti soffrano di TVP che porterà a un embolo polmonare e la morte.
Ultima revisione: 8 marzo 2009
da Chai Rasavong, MPT, MBA