Chi, cosa, dove, quando e talvolta, perché.
Cos’è DCIS?
Il DCIS (carcinoma duttale in situ) è un seno non invasivo cancro.
Nel DCIS, le cellule anormali sono contenute nei condotti del latte (canali che trasportano il latte dai lobuli alle aperture dei capezzoli durante l’allattamento). Si chiama “in situ” (che significa “in situ”) perché le cellule non hanno lasciato i dotti lattiferi per invadere il tessuto mammario circostante.
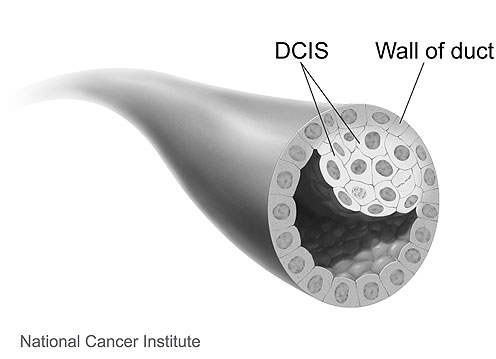
Fonte immagine: National Cancer Institute (http://www.cancer.gov)
DCIS è anche chiamato intraduttale (all’interno del latte dotti) carcinoma. Potresti sentire i termini “pre-invasivo” o “pre-canceroso” per descrivere DCIS.
DCIS viene trattato per cercare di prevenire lo sviluppo di cancro al seno invasivo.
DCIS diagnosticato con carcinoma mammario invasivo
Il DCIS può essere trovato da solo o con carcinoma mammario invasivo.
Se al DCIS viene diagnosticato un carcinoma mammario invasivo, il trattamento e la prognosi si basano sul carcinoma mammario invasivo (non il DCIS).
Informazioni sul trattamento per il cancro al seno in fase iniziale.
Trattamento per DCIS
DCIS non è invasivo, ma senza trattamento, le cellule anormali potrebbero progredire verso il cancro invasivo nel tempo.
Se non trattata, si stima che il 20-50% dei casi di DCIS possa progredire verso il cancro al seno invasivo.
Gli operatori sanitari non possono prevedere quali casi di DCIS progrediranno verso il seno invasivo cancro e quale no. Poiché il DCIS potrebbe progredire verso il carcinoma mammario invasivo, vengono trattati quasi tutti i casi di DCIS.
Per il trattamento del DCIS si consiglia la chirurgia (con o senza radioterapia). Dopo l’intervento chirurgico e la radioterapia, alcune persone prendono la terapia ormonale.
Ulteriori informazioni sui trattamenti per DCIS.
Informazioni sul rischio di cancro al seno invasivo dopo il trattamento per DCIS.
Ulteriori informazioni sulle aree emergenti nel trattamento del DCIS.
Linee guida per il trattamento
Sebbene il trattamento esatto per il DCIS varia da persona a persona, le linee guida aiutano a garantire un’assistenza di alta qualità. Queste linee guida si basano sulle più recenti ricerche e accordi tra esperti.
Il National Comprehensive Cancer Network (NCCN) e l’American Society of Clinical Oncology (ASCO) sono organizzazioni rispettate che rivedono e aggiornano regolarmente le loro linee guida.
Inoltre, il National Cancer Institute (NCI) fornisce panoramiche sul trattamento.
Prognosi
Con il trattamento, la prognosi (possibilità di sopravvivenza) per DCIS è generalmente eccellente.
Chirurgia
La chirurgia è il primo passo per trattare il DCIS. Rimuove il tessuto anormale dal seno.
A seconda di quanto il DCIS si è diffuso all’interno dei dotti lattiferi, la chirurgia può essere mastectomia o nodulectomia.
Se il DCIS si diffonde attraverso i dotti , che colpisce gran parte del seno, verrà eseguita una mastectomia totale (semplice). Con una mastectomia totale, il chirurgo rimuove l’intera mammella ed eventualmente alcuni linfonodi, ma nessun altro tessuto.
Se c’è poca diffusione di DCIS all’interno dei dotti, si può scegliere tra mastectomia o nodulectomia.
Con la nodulectomia, il chirurgo rimuove solo il tessuto anormale nel seno. Il resto del seno viene lasciato intatto. I linfonodi di solito non vengono rimossi con la nodulectomia per DCIS.
La sopravvivenza globale è la stessa per le donne con DCIS che hanno mastectomia e quelle che hanno nodulectomia (con o senza radioterapia).
Negli Stati Uniti, la maggior parte delle donne con DCIS viene trattata con nodulectomia seguita da radioterapia.
Biopsia del linfonodo sentinella e mastectomia per DCIS
Una biopsia del linfonodo sentinella è una procedura utilizzata per verificare se o un carcinoma mammario non invasivo si è diffuso ai linfonodi della zona ascellare (nodi ascellari). Il chirurgo rimuoverà 1-5 nodi.
La biopsia del linfonodo sentinella durante una mastectomia aiuta alcune persone con DCIS a evitare una dissezione ascellare. Una volta eseguita una mastectomia, una persona non può avere una biopsia del linfonodo sentinella.
Se si scopre che c’è un cancro al seno invasivo (insieme al DCIS) nel tessuto rimosso durante la mastectomia, la biopsia del linfonodo sentinella sarà già stato fatto.
Se non è stata eseguita una biopsia del linfonodo sentinella e viene trovato un cancro al seno invasivo, potrebbe essere necessaria una dissezione ascellare. Una dissezione ascellare rimuove più linfonodi ascellari rispetto a una biopsia del linfonodo sentinella. Poiché interrompe maggiormente il tessuto normale nell’area delle ascelle, è più probabile che la dissezione ascellare influenzi la funzione del braccio e causi linfedema.
Quindi, anche se una biopsia del linfonodo sentinella potrebbe non essere necessaria con DCIS, la maggior parte delle persone che hanno una mastectomia per DCIS avranno una biopsia del linfonodo sentinella eseguita allo stesso tempo.
Radioterapia
Dopo la mastectomia
La radioterapia viene somministrata raramente alle donne trattate con mastectomia per DCIS.
Dopo la nodulectomia
La nodulectomia per DCIS è solitamente seguita da radioterapia dell’intero seno per ridurre il rischio di:
- recidiva DCIS (un ritorno di DCIS )
- Carcinoma mammario invasivo
Una meta-analisi che ha combinato i risultati di 4 studi clinici randomizzati ha mostrato che la nodulectomia e la radioterapia dell’intero seno hanno ridotto il rischio di carcinoma mammario invasivo dopo DCIS (nella stessa mammella trattata per DCIS) della metà rispetto alla sola nodulectomia.
La sopravvivenza globale è la stessa per le donne con DCIS che hanno nodulectomia con o senza radioterapia del seno intero. Quindi, rimangono dubbi sulla necessità per tutte le donne di sottoporsi a radioterapia dopo la nodulectomia per DCIS.
Alcune donne con DCIS piccolo, di basso grado e margini chirurgici puliti hanno un basso rischio di recidiva dopo la nodulectomia. Alcune di queste donne possono scegliere di sottoporsi a radioterapia accelerata al seno parziale o di evitare del tutto la radioterapia.
|
|
Per un riepilogo degli studi di ricerca sulla nodulectomia più radioterapia dell’intero seno nel trattamento del DCIS, visita la sezione Breast Cancer Research Studies. |
Terapia ormonale
Stato del recettore ormonale
Un patologo determina lo stato del recettore ormonale del DCIS testando il tessuto rimosso durante una biopsia.
- Recettori ormonali positivi (positivi per i recettori degli estrogeni / positivi per i recettori del progesterone) I tumori DCIS esprimono (hanno molti) recettori ormonali.
- Recettori ormonali negativi (negativi per i recettori degli estrogeni / progesterone recettore negativo) i tumori DCIS non esprimono (hanno pochi o nessun) recettori ormonali.
Ormone DCIS recettore positivo può trarre vantaggio dalla terapia ormonale (tamoxifene o un inibitore dell’aromatasi).
Informazioni sullo stato del recettore ormonale e sul cancro al seno invasivo.
Dopo mastectomia
La terapia ormonale non è raccomandata per le donne che hanno una mastectomia per DCIS perché il beneficio sarebbe probabilmente molto basso (e influenzerebbe principalmente il rischio di cancro nel seno opposto).
Donne che hanno una mastectomia per I DCIS hanno una prognosi eccellente con un rischio molto basso di recidiva di DCIS o di sviluppare un cancro al seno nel seno opposto.
Dopo la nodulectomia
Il National Comprehensive Cancer Network (NCCN) raccomanda donne che sono trattati con nodulectomia per DCIS positivo al recettore degli estrogeni, prendere in considerazione l’assunzione di terapia ormonale (tamoxifene o un inibitore dell’aromatasi) per 5 anni.
Nelle donne trattate con nodulectomia e radioterapia per DCIS, gli studi hanno dimostrato rischio di:
- recidiva DCIS
- Carcinoma mammario invasivo
Ulteriori informazioni sui fattori che influenzano le opzioni di trattamento.
Ulteriori informazioni sulle aree emergenti nel trattamento del DCIS.
|
|
Per un riepilogo degli studi di ricerca sul tamoxifene come trattamento per il DCIS, visitare la sezione Studi di ricerca sul cancro al seno. |
Rischio di sviluppare un cancro al seno invasivo dopo DCIS
Dopo il trattamento per DCIS, c’è un piccolo rischio di:
- Recidiva DCIS
- Carcinoma mammario invasivo
Questi rischi sono maggiori con la nodulectomia più radioterapia rispetto alla mastectomia. Tuttavia, la sopravvivenza globale è la stessa dopo entrambi i trattamenti.
Il DCIS di grado superiore sembra più probabile che il DCIS di grado inferiore progredisca verso un cancro invasivo dopo il trattamento (intervento chirurgico, con o senza radioterapia).
Con un attento follow-up, il carcinoma mammario invasivo viene solitamente diagnosticato precocemente e può essere trattato in modo efficace.
- Il carcinoma duttale in situ (DCIS) è il cancro al seno? In che modo il DCIS differisce dal carcinoma mammario invasivo?
- Quali sono le mie opzioni di trattamento? Quali trattamenti mi consigliate e perché?
- Quali sono le mie possibilità di recidiva di DCIS? Che ne dici di sviluppare un cancro al seno invasivo?
- Quanto tempo ho per prendere una decisione sul mio piano di trattamento?
- Posso sottopormi a una nodulectomia (chirurgia conservativa del seno)? In caso contrario, perché no?
- Se ora ho una nodulectomia più radioterapia e il cancro al seno si ripresenta (recidiva DCIS o carcinoma mammario invasivo) in futuro, avrò bisogno di una mastectomia in quel momento ?
- Avrò bisogno di radioterapia dopo l’intervento? Se mi sottopongo a radioterapia, quando il radioterapista discuterà con me del mio trattamento con radiazioni?
- Se ho una mastectomia, verrà eseguita una biopsia del linfonodo sentinella?
- Il mio DCIS è estrogeno recettore positivo o negativo?Avrò bisogno di una terapia ormonale, come il tamoxifene o un inibitore dell’aromatasi?
- I miei margini tumorali erano negativi (chiamati anche non coinvolti, puliti o chiari)? In caso contrario, cosa si farà di più?
- Parlami della ricostruzione del seno se ho una mastectomia. Se decido di volere la ricostruzione, quando posso averla (contemporaneamente alla mastectomia o in un secondo momento)? Quali sono i rischi? E le opzioni di protesi? Chi altro dovrei vedere per discutere e pianificare la ricostruzione o la protesi?
- Con che frequenza avrò controlli e test di follow-up al termine del trattamento?
- Un follow-up essere preparato per me?
- Quale operatore sanitario è responsabile delle mie cure di follow-up?
- Ci sono studi clinici che arruolano persone con DCIS? In tal caso, come posso saperne di più?
- Alcuni dei tessuti rimossi durante l’intervento verranno salvati? Dove verrà conservato? Per quanto? Come è possibile accedervi in futuro?
Ulteriori informazioni su come parlare con il tuo medico.
Se ti è stato diagnosticato un DCIS, Susan G. Komen ® ha Domande da porre al medico risorse che possono essere utili. Ad esempio, abbiamo una risorsa Domande da porre al vostro medico sulla chirurgia del cancro al seno e una risorsa Domande da porre al vostro medico sulla radioterapia e sugli effetti collaterali.
È possibile scaricare e stampare queste risorse e portarle con voi al tuo prossimo appuntamento dal medico. C’è molto spazio per scrivere le risposte a queste domande, a cui puoi fare riferimento in seguito.
Ci sono altre risorse di Domande da porre al tuo medico su molti argomenti diversi sul cancro al seno che potresti voler scaricare. Sono un ottimo strumento per le persone a cui è stato recentemente diagnosticato un cancro al seno, che potrebbero essere troppo sopraffatte per sapere da dove iniziare a raccogliere informazioni.
Nel 2013, la Divisione Salute e Medicina della National Academy of Sciences (ex Institutes of Medicine) ha pubblicato una serie di raccomandazioni (sotto) sul miglioramento della cura del cancro negli Stati Uniti
Il rapporto, Fornire cure contro il cancro di alta qualità: tracciare un nuovo corso per un sistema in crisi, consigliava modi per correggere le carenze che aggiungono costi e oneri alla cura del cancro. Susan G. Komen® è stata una delle 13 organizzazioni che hanno sponsorizzato questo studio.
Il rapporto ha identificato modi chiave per migliorare la qualità dell’assistenza:
- Garantire che i malati di cancro siano coinvolti e comprendano le loro diagnosi in modo che possano prendere decisioni informate sul trattamento con i loro fornitori di assistenza sanitaria
- Sviluppare una forza lavoro addestrata e coordinata di professionisti del cancro
- Concentrarsi sulle cure basate sull’evidenza, utilizzando la tecnologia dell’informazione per fornire una migliore informazioni sui potenziali benefici dei trattamenti
- Concentrarsi su misure di qualità
- Fornire cure accessibili e convenienti per tutti
Leggi il rapporto completo.
Aggiornato il 01/05/20