Perforatie van het neustussenschot: etiologie en diagnose
INLEIDING
De perforatie van het neustussenschot zijn incidentele bevindingen bij KNO-onderzoek. De meeste patiënten zijn asymptomatisch (1 tot 3,4) en schatten dat ongeveer tweederde van de geïnfecteerden geen neusklachten vertoont (1,4). De afwezigheid van symptomen houdt rechtstreeks verband met de grootte en locatie van de perforatie van het neustussenschot (5).
Vaak komen patiënten naar de KNO met een piepende ademhaling en neuskorst en ontdekken ze dat ze een septumperforatie hebben. De meer subtiele symptomen, zoals discrete fluitjes veroorzaakt door luchtturbulentie, houden verband met kleine perforaties. De perforaties van grotere afmetingen zijn gerelateerd aan het verschijnen van korsten, bloeding, loopneus, gevoel van neusobstructie, reukzin, neuspijn, hoofdpijn en cacosmie (6,7,8,9). Als het vocht nasaal wordt bewaard, is de septumperforatie meestal asymptomatisch. De meer anterieure, meer frequente aanwezigheid van symptomen (3,10,11).
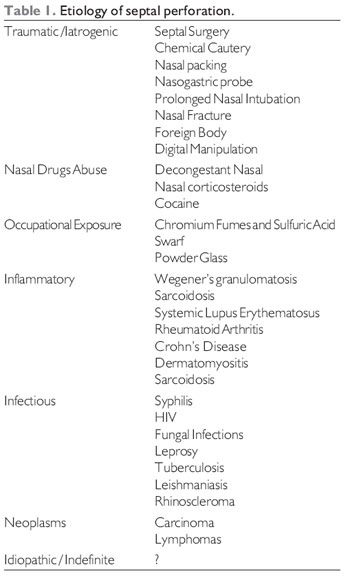
Er zijn verschillende oorzaken van septumperforatie (SP). De meest voorkomende oorzaak is iatrogene scheuring van het mucoperichondrium bilateraal tijdens een septoplastie of hematoomvorming. Postoperatieve voeding compromitteert het quadrangulaire septumkraakbeen. Ook behoren tot de verschillende oorzaken van granulomateuze ziekten (onder andere leishmaniasis, lepra, Wegener, rhinoscleroma, syfilis), trauma, bijvoorbeeld chemische cauterisatie voor epistaxis, gebruik van verdovende middelen, voornamelijk cocaïne, een krachtige vasoconstrictor en ook medicijnen die voor de behandeling van aandoeningen zoals nasale corticosteroïden en nasale vasoconstrictoren.
In dit artikel belichten we de belangrijkste oorzaken van perforatie van het neustussenschot en bespreken we de diagnostische methoden die momenteel worden gebruikt. Belangrijk is dat recente artikelen voornamelijk betrekking hebben op de chirurgische behandeling van de sluiting van septumperforaties, en minder vaak in de literatuur een bredere benadering van de etiologie en diagnose.
Etiologie
Perforaties treden op in het septale kraakbeenletsel veroorzaakt door het verlies van integriteit van het mucoperichondrium van de coating, met onderbreking van de bloedtoevoer en als gevolg daarvan necrose. Dergelijke verwondingen kunnen iatrogene, traumatische, inflammatoire, neoplastische, besmettelijke of inhalerende irriterende stoffen zijn (5). De volgende tabel toont de belangrijkste oorzaken van septumpforatie (tabel 1).
Iatrogene en traumatische oorzaken komen het meest voor en treden op na chirurgische septoplastiek, cauterisatie van het septum, radiotherapie en langdurige neustamponade (1,3,5,10,12,13). Langdurig gebruik van de nasogastrische sonde wordt ook beschreven als mogelijke oorzaken van septumperforatie (5). De aanwezigheid van perforatie in de postoperatieve fase is het gevolg van de tegengestelde snijwonden in het mucoperichondrium, letsel en verlies van het dichtschroeien van de bloedtoevoer door de mucopericondrale flap te verhogen (14). Van de patiënten die een neusoperatie ondergaan, zijn mannen het meest getroffen. Het verklaart dat een hogere prevalentie bij mannen het grootste aantal septoplasty bij mannen is (13,15).
De septumperforatie na septoplastiek wordt gevonden tussen 1% en 8% van de patiënten in onderzoek. Sommige auteurs citeren dat het aantal gaten toeneemt wanneer het de techniek van Killian toepast, gekenmerkt door submucosale resectie zonder het caudale septum aan te pakken. Reeds bij de techniek van Cottle, die het caudale septum bedekt, zijn de meest voorkomende complicaties verdere verplaatsing en postoperatieve instabiliteit (16-19).
De meest voorkomende traumatische oorzaken zijn neusfracturen, rhinolieten, vreemde lichamen, septale hematomen en digitale herhaalde manipulatie (1,5,7).
Chronisch gebruik van inhaleermiddelen als irriterende nasale decongestiva en cocaïne kan leiden tot kraakbeennecrose door lokale vasoconstrictie, met als gevolg ischemie, en ook door de bijtende component die in sommige van zijn composities aanwezig is (10 Het gebruik van nasale corticosteroïden voor de lange termijn wordt ook beschreven als een veroorzaker van perforaties (5.20), vooral bij vrouwen (21). En de combinatie van corticosteroïden en nasale decongestivum lijkt het optreden van perforaties te vergroten (22).
Naast de bovengenoemde irriterende stoffen, worden in de literatuur verschillende stoffen beschreven die verband houden met PS: chemisch en industrieel stof (dampen van chroom, koper, zout, zwavelzuur en zoutzuur). c zuur, cementstof, ijzervijlsel, teer, glaspoeder, natriumsoda, calciumoxide, calciumcyanide, arseen, kwik, fosfor en benzeen) en spuitbussen die in de landbouw worden gebruikt.
De bacteriële en schimmel rhinosinusitis zijn besmettelijke oorzaken van deze ziekte. Ze vallen ook binnen deze groep, syfilis, HIV, tuberculose, rhinoscleroom, rinoesporidiose, paracoccidioidomycose en septumabcessen. Tot de besmettelijke oorzaken behoren huidleishmaniasis en lepra, die nog steeds een hoge prevalentie vertonen in Brazilië, met een toenemend aantal gevallen dat in alle regio’s wordt gemeld (7,23,24).
De granulomatose en sarcoïdose van Wegener zijn ontstekingsziekten die het meest worden geassocieerd met septumperforatie (25).Andere vasculaire veranderingen en collageen, het geval van systemische lupus erythematosus, veroorzaken ook degeneratie van het neustussenschot.
Neoplasmata mogen nooit worden vergeten bij de differentiële diagnose van septumpforatie. De meest voorkomende zijn plaveiselcelcarcinoom, cryoglobulinemie en T-cellymfomen (5,26).
Diagnose
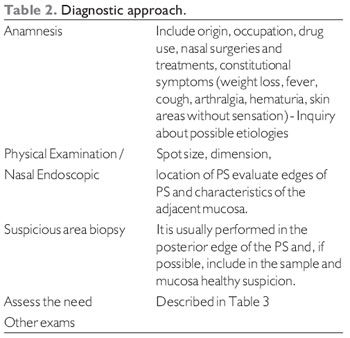
De aanwezigheid van septumpforatie wordt gemakkelijk vastgesteld door de KNO-arts tijdens zijn medische geschiedenis en lichamelijk onderzoek en de etiologie ervan wordt zelden vastgesteld. Een grotere diagnostische verduidelijking is te wijten aan het volgen van de volgende stappen: vragen over nasale symptomen, geschiedenis van eerder gebruik van medicatie en sociale gewoonten, rhinoscopie, nasale endoscopie, detectie van septumperforatie als het uiterlijk, de grootte en de locatie.
Ten eerste hangt de diagnose af van het verkrijgen van een grondige anamnese, met vermelding van de operatie, eerdere nasale behandelingen en eerder gebruik van ingeademde irriterende stoffen, zoals cocaïne (10) Tabel 2.
Wanneer symptomatisch, presenteerde de patiënt typische klachten van piepende ademhaling, korstvorming, nasale obstructie, rhinorroe, droge neus, neuspijn en epistaxis. Deze klachten worden voornamelijk verklaard door de turbulente nasale luchtstroom. Het verlies van laminaire stroming leidt tot neuskorstjes aan de randen van de perforatie, wat op zijn beurt resulteert in de andere genoemde tekenen en symptomen. De droge neus leidt tot korstvorming, epistaxis verantwoordelijk voor de daaropvolgende geur en nasale obstructie. Piepende ademhaling is een direct gevolg van de luchtstroom door boren (10).
Bij lichamelijk onderzoek is het belangrijk om de aanwezigheid van witachtige vlekken op de huid te beoordelen met verlies van gevoel en zenuwverdikking, wat duidt op een diagnose van lepra.
Bij KNO-onderzoek, meestal tijdens rhinoscopie, kan septumperforatie worden bekeken.
De septumperforaties kunnen op grootte worden ingedeeld in klein (tot 1 cm), middelgroot (1 tot 2 cm) en groot (groter dan 2 cm). Het meten van de grootte is niet alleen belangrijk voor juridische kwesties, maar vooral voor het kiezen van de beste therapeutische optie (10). Deze meting kan op verschillende manieren worden gedaan, allemaal heel eenvoudig gerealiseerd. De eerste is dat de literatuur handelt over de meetregel die aan de hand van rhinoscopie plaatsvindt. Een andere techniek omvat het plaatsen van hechtdraad aan de achterste rand van de perforatie en met een hemostaat, markeert u het punt op de voorste rand, na het uitvoeren van een meting met een liniaal. Ten slotte kan het bariumpasta worden gebruikt aan de randen van de perforatie en, door een zijaanzicht, de grootte van de perforatie bepalen.
De grootte van de boring, onderzoek Pedroza bij 68 patiënten, we zagen dat 12% kleine perforaties had, 57% middelgroot en 31% groot (13).
Na gemakkelijk te diagnosticeren structurele grootste probleem is na, bij het zoeken naar de oorzaken van perforatie.
Rhinoscopie toonde een hyperemisch slijmvlies en overvloedige etterende afscheiding veronderstelt een infectieuze oorzaak voor perforatie, bacterieel of schimmel. Een schimmelinfectie treft voornamelijk immuungecompromitteerde personen. Het is een bevestigde schimmelinfectie door een compatibele geschiedenis en biopsie van geïnfecteerd weefsel. Het wordt aanbevolen om het verse weefsel naar het laboratorium te sturen en zonder voorafgaand contact met gaas, maatregelen die de karakterisering van schimmelinfecties vergemakkelijken (10).
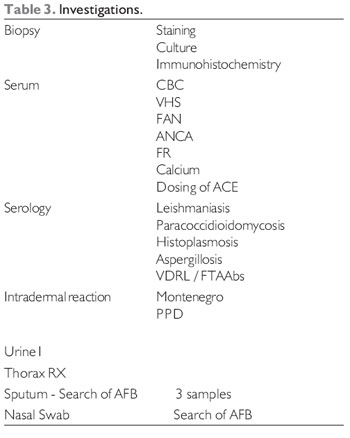
Aanvullende onderzoeken bij het onderzoek naar de etiologie van septumpforatie worden weergegeven in Tabel 3.
Zoals te zien is, kunnen vanwege verschillende mogelijke oorzaken van septumperforatie laboratoriumbeoordelingen zeer breed zijn. Het is aan de KNO-arts om op basis van klinische geschiedenis en lichamelijk onderzoek te bepalen welke tests het meest geschikt zijn voor elk geval.
De biopsie is van het grootste belang voor de etiologie van septumperforatie en moet worden gedaan bij het eerste onderzoek. Naast het uitsluiten of bevestigen van de aanwezigheid van kankers zoals plaveiselcelcarcinoom (27), stelt de differentiële diagnose van verschillende ziekten. In het geval van ontstekingsziekten, bijvoorbeeld, vormt de aanwezigheid van vasculitis een aanvulling op de diagnose van Wegener-granulomatose, terwijl de vondst van niet-casus granulomen duidt op een beeld van sarcoïdose (10). diagnose.
LAATSTE OPMERKINGEN
De etiologie van septumperforatie moet bij alle patiënten worden gezocht. Een volledige geschiedenis werd gevolgd door anterieure rhinoscopie , nasofibrocospia-onderzoeken en geschikt voor elk geval, met name voor biopsie van de laesie, zijn de belangrijkste middelen om de diagnose en de daaropvolgende therapeutische behandeling te corrigeren.
BIBLIOGRAFISCHE REFERENTIES
1. Brain DJ. Septo-neuscorrectie: de sluiting van septum perforaties. J Laryngol Otol. 1980, 94 (5): 495-505.
2. Olieveira RCB, Mateus AR, Augusto AG. Perfuração septal. Escolha da técnica cirúrgica. Acta ORL. 20 06, 24 (3): 134-138.
3. Tasca I, Compadretti, GC. Sluiting van perforatie van het neustussenschot via endonasale benadering. Otolaryngology-Head and Neck Surgery.2006, 135 (6): 922-927.
4. Eng SP, Nilssen EL, Ranta M, et al. Chirurgisch beheer van septumperforatie: een alternatief voor het sluiten van perforatie. J Laryngol Otol. 2001, 115 (3): 194-197.
5. Metzinger SE, Guerra AB. Diagnose en behandeling van neustussenschotperforaties. Aesthetic Surg J. 2005, 25 (5): 524-9.
6. Vicenti AB, Lourenço EA, Morgado PF. Chirurgia da perfuração do septo nasal. Em: Campos CAH, Costa HOO, redacteuren. Tratado de otorrinolaringologia. 1ª. ed. São Paulo: Roca; 2003, 5: 248-59.
7. RE M, Paolucci L, Romeu R, Mallardi V. Chirurgische behandeling van neustussenschotperforaties: onze ervaring. Acta Otorhinolaryngol Ital. 2006, 26 (2): 102-109.
8. Shikowitz, MJ. Gevasculariseerde mucoperiostale doortrekflap voor sluiting van grote septumperforatie: een nieuwe techniek. Laryngoscoop. 2007, 117 (4): 750-755.
9. Kridel RWH. Reparatie van septumperforatie. Otolaryngol Clin North Am. 1999, 32 (4): 695-724.
10. Coleman Jr JR, Strong EB. Beheer van nasale septumperforatie. Huidige mening in Otolaryngology & Hoofd-halschirurgie. 2000, 8 (1): 58-62.
11. Foda HMT, Magdy EA. Combinatie van neuscorrectie met reparatie van septumperforatie. Facial Plastische Chirurgie. 2006, 22 (4): 281-288.
12. Belmont JR. Een benadering van grote perforaties in de neus en daarmee gepaard gaande misvorming. Arch Otolaryngol. 1985, 111 (7): 450-455.
13. Pedroza F, Patrocínio LG, Arevaldo. Een overzicht van 25 jaar ervaring met reparatie van neusperforaties. Arch Facial Plast Surg. 2007, 9: 12-18.
14. Gebogen JP, Wood BP. Complicaties als gevolg van de behandeling van ernstige posterieure epistaxis. J Laryngol Otol. 1999, 103: 66-75.
15. Schulz-Coulon, H-J. Ervaringen met de brugflaptechniek voor het herstellen van grote neustussenschotperforaties. Rhinologie. 1994, 32 (1): 25-33.
16. Gubisch W. Extracorporale septoplastie voor het markdley afwijkende septum. Arch Facial Plast Surg. 2005, 7 (4): 218-226.
17. Baterman ND, Woolford TJ. Geïnformeerde toestemming voor septumchirurgie: de bewijsbasis. J Laryngol Otol. 2003, 117: 186-189.
18. Bewarder F, Pirsig W.Langetermijnresultaten van submukeuze septumressectie. Laryngol Rhinol Otol (Stuttg). 1978, 57 (10): 922-931.
19. Rettinger G, Kirsche H. Complicaties bij septoplastiek. Plastische chirurgie in het gezicht. 2006, 22 (4): 289-297.
20. Kridel RWH. Overwegingen bij de etiologie, behandeling en reparatie van septumperforaties. Facial Plast Surg Clin N Am. 2004, 12 (4): 435-450.
21. Cervin A, Andersson M. Intranasale steroïden en septumperforatie – een over het hoofd geziene complicatie? Een beschrijving van de gang van zaken en een bespreking van de oorzaken. Rhinologie. 1998, 36 (3): 128-32.
22. Døsen LK, Haye R. Nasale septumperforatie 1981-2005. Veranderingen in etiologie, geslacht en grootte. BMC Oor-, neus- en keelaandoeningen. 2007, 7: 1.
23.Martins ACC, Castro JC, Moreira JS. Een retrospectief van de endoscopie van cavidades of pacientes com hanseníase. Rev Bras Otorrinolaringol. 2005, 71 (5): 609-16.
24. Falqueto A, Sessa PA. Leishmaniose Tegumentar Americana. Em: Veronesi R, Focaccia R, redacteuren. Tratado de Infectologia. 3ª ed. Rio de Janeiro: Atheneu; 2005, p. 1545-59.
25. Baum ED, Boudousquie AC, Li S, Mirza N.Sarcoïdose met nasale obstructie en septumperforatie. ENT J. 1998, 77 (11): 896-902.
26. Knudsen SJ, Bailey BJ. Middellijn neusmassa’s. Em: Hoofd & Nekoperatie – Otolaryngologie. 3e editie. Lippincott Willians & Wilkins Publishers; 2003. hoofdstuk 27.
27. Goulart IMB, Patrocínio LG, Nishioka SA, Patrocínio JA, Ferreira MS, Fleury RN. Gelijktijdige melaatsheid en leishmaniasis met mucosale betrokkenheid. Lepr Rev. 2002, 73 (3): 283-284.
1 ENT.
2 Fellowship in endonasale endoscopische chirurgie en plastische chirurgie in het gezicht. ENT.
3 Endonasale Endoscopische Chirurgie Fellowship in de afdeling Klinische Otorinolaryngologie, HC / FMUSP. Otolaryngologen.
4 Universitair hoofddocent, Afdeling Klinische Otorinolaryngologie, Ziekenhuis van de Faculteit der Geneeskunde, Universiteit van São Paulo.
Instelling: Faculteit Geneeskunde, Universiteit van São Paulo. São Paulo / SP – Brazilië. Postadres: Afdeling Otolaryngologie, School of Medicine, USP – Avenida Dr. Eneas de Carvalho Aguiar, 255 – 6e verdieping – Kamer 6167 – São Paulo / SP – Brazilië – Postcode: 05403-000 – Telefoon / fax: (+55 11) 3088-0299 – E-mail: [email protected]
Artikel ontvangen op 13 mei 2009. Goedgekeurd op 10 augustus 2009.