Buprenorfina podczas ciąży zmniejsza cierpienie noworodków
Badanie kliniczne wspierane przez NIDA, badanie Maternal Opioid Treatment: Human Experimental Research (MATHER), wykazało, że buprenorfina jest bezpieczną i skuteczną alternatywą dla metadonu do leczenia uzależnienia od opioidów w czasie ciąży. Kobiety, które otrzymały którykolwiek z leków, doświadczyły podobnego wskaźnika powikłań ciąży i urodziły niemowlęta, które były porównywalne pod względem kluczowych wskaźników zdrowia i rozwoju noworodków. Ponadto niemowlęta urodzone przez kobiety, które otrzymały buprenorfinę, miały łagodniejsze objawy odstawienia opioidów u noworodków niż te urodzone przez kobiety, które otrzymały metadon.
Metadon i buprenorfina są szeroko stosowane, aby pomóc osobom uzależnionym od opioidów osiągnąć i utrzymać abstynencję. Metadon jest standardem opieki od 40 lat dla uzależnionych od opioidów ciężarnych kobiet. Jednak rośnie zainteresowanie możliwym zastosowaniem buprenorfiny, ostatnio zatwierdzonego leku, jako kolejnej opcji leczenia uzależnienia od opioidów podczas ciąży.
„Nasze odkrycia sugerują, że leczenie buprenorfiną podczas ciąży ma pewne zalety niemowlęta w porównaniu z metadonem i są równie bezpieczne ”- mówi dr Hendrée Jones, który prowadził wieloośrodkowe badanie w Johns Hopkins University School of Medicine, a obecnie pracuje w RTI International.
Rigorous Trial Design
Metadonowa terapia podtrzymująca (MMT) zwiększa szanse kobiety uzależnionej od opioidów na bezproblemową ciążę i zdrowe dziecko. W porównaniu z ciągłym nadużywaniem opioidów MMT obniża ryzyko rozwoju chorób zakaźnych, w tym zapalenia wątroby i HIV; doświadczających komplikacji ciążowych, w tym spontanicznych poronień i poronień; oraz posiadania dziecka z problemami, takimi jak niska waga urodzeniowa i problemy neurobehawioralne.
Oprócz tych korzyści MMT może również p wywołać poważny niekorzystny skutek. Jak większość leków, metadon przenika przez łożysko do krążenia płodowego. Płód staje się zależny od leku w czasie ciąży i zazwyczaj doświadcza odstawienia, gdy po urodzeniu odłącza się od krążenia łożyskowego. Objawy odstawienia, znane jako zespół abstynencji noworodków (NAS), obejmują nadwrażliwość i nadpobudliwość, drżenie, wymioty, trudności w oddychaniu, zły sen i niską gorączkę. Noworodki z NAS często wymagają hospitalizacji i leczenia, podczas których otrzymują leki (często morfinę) w coraz mniejszych dawkach, aby złagodzić objawy, podczas gdy ich ciała przystosowują się do uwolnienia od opioidów.
Badacze MATHER postawili hipotezę, że podtrzymywanie buprenorfiny może przynoszą korzyści metadonowi dla kobiet w ciąży z mniejszym cierpieniem noworodków. Buprenorfina, podobnie jak metadon, zmniejsza głód opioidów i łagodzi objawy odstawienia bez ryzyka dla bezpieczeństwa i zdrowia związanego z nabywaniem i nadużywaniem narkotyków. Terapeutyczne dawkowanie buprenorfiny, podobnie jak metadonu, pozwala uniknąć ekstremalnych wahań stężeń opioidów we krwi, które występują podczas nadużywania opioidów, i stwarza fizjologiczny stres zarówno dla matki, jak i dla płodu. Jednak w przeciwieństwie do metadonu buprenorfina jest opioidem częściowym, a nie całkowitym, więc może powodować mniej poważne uzależnienie płodu od opioidów niż terapia metadonem.
W badaniu MOTHER rekrutowano kobiety, które szukały leczenia uzależnienia od opioidów w sześciu ośrodkach Stany Zjednoczone i jeden w Austrii. Wszystkie kobiety były w ciąży od 6 do 30 tygodni. Zespół badawczy rozpoczął dla każdej kobiety leczenie morfiną, ustabilizował jej dawkę, a następnie przez pozostałą część ciąży codziennie podawał buprenorfinę lub MMT. W trakcie badania zespół zwiększał dawki leków dla każdej kobiety, aby złagodzić objawy odstawienia.
W badaniu uwzględniono elementy konstrukcyjne, aby upewnić się, że wyniki będą ważne. Do najbardziej godnych uwagi należały środki podjęte w celu zapobiegania uprzedzeniom, które mogłyby powstać, gdyby personel i uczestnicy wiedzieli, jaki lek przyjmuje kobieta.
Aby leczyć uczestników bez wiedzy, jaki lek otrzymuje każda kobieta, lekarze badający napisali wszystkie recepty w parach, po jednym na każdy lek, o równoważnej mocy. Farmaceuci biorący udział w badaniu dopasowali nazwisko i numer identyfikacyjny pacjentki do jej grupy leków i wypełniali tylko receptę na lek, który brała.
Każdego dnia uczestnicy rozpuszczali siedem tabletek pod językami, a następnie połykali syrop. Jeśli kobieta należała do grupy buprenorfiny, jedna lub więcej jej tabletek zawierało ten lek, w zależności od przepisanej przez nią dawki, podczas gdy pozostałe tabletki i syrop były placebo. Jeśli kobieta była w grupie metadonu, syrop zawierał ten lek w przepisanej jej mocy, a wszystkie tabletki były placebo. W ten sposób zestaw leków każdej kobiety wydawał się taki sam, jak każdego innego uczestnika.Tabletki placebo i syrop zostały stworzone tak, aby wyglądały, smakowały i pachniały jak aktywne leki.
Jako dobre dla matek, lepsze dla niemowląt
Spośród 175 kobiet, które rozpoczęły badanie leku, 131 trwało aż do porodu. Kobiety, które otrzymały MMT i te, którym podano buprenorfinę, doświadczyły podobnych przebiegów i wyników ciąży. Te dwie grupy kobiet nie różniły się znacząco pod względem przyrostu masy ciała matki, dodatnich wyników badań przesiewowych po urodzeniu, odsetka nieprawidłowych objawów płodu lub potrzeby wykonania cięcia cesarskiego, potrzeby znieczulenia podczas porodu lub poważnych powikłań medycznych podczas porodu.
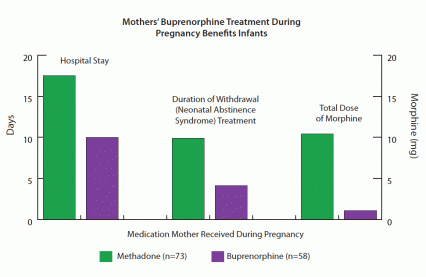
Zgodnie z hipotezą naukowców z MATKI, niemowlęta, których matki były leczone buprenorfiną, doświadczały łagodniejszego NAS niż niemowlęta narażone na metadon (patrz wykres). Podczas gdy większość niemowląt w obu grupach wymagała morfiny do kontrolowania NAS, grupa buprenorfiny potrzebowała średnio tylko 11% tego, zakończyła zwężanie w mniej niż połowę czasu i pozostawała w szpitalu mniej więcej o połowę krócej niż niemowlęta narażone na działanie. metadon.
Na Uniwersytecie Medycznym dr Gabriele Fischera w Wiedniu w Austrii trzy kobiety zaszły w ciążę po raz drugi w czasie, gdy MATKA zapisywała uczestników. Rozwój ten umożliwił badaczom porównanie względnego bezpieczeństwa i skuteczności obu leków zarówno u poszczególnych kobiet, jak i we wszystkich grupach. Podczas drugiej ciąży każda z trzech kobiet przyjęła inny lek niż ten, który przyjmowała podczas pierwszej ciąży. W każdym przypadku dziecko urodzone po leczeniu buprenorfiną wykazywało łagodniejsze objawy NAS niż dziecko urodzone po leczeniu metadonem. Wynik ten sugeruje, że to różnice w działaniu tych dwóch leków, a nie indywidualne różnice fizjologiczne kobiet, leżą u podstaw wyników grupowych.
„Buprenorfina może być dobrą opcją dla kobiet w ciąży, szczególnie tych, które dopiero zaczynają leczenie lub zajście w ciążę podczas przyjmowania tego leku ”- mówi dr Jones.„ Jeśli pacjentka jest leczona metadonem i jest stabilna, powinna pozostać na metadonie ”.
Następne pytania
Badacze z grupy MATHER zaobserwowali, że chociaż kobiety w grupach otrzymujących buprenorfinę i metadon odniosły jednakowe korzyści z leczenia, odsetek osób, które porzuciły leczenie był wyższy w grupie otrzymującej buprenorfinę (33 w porównaniu do 18 procent). Ta różnica nie była istotna statystycznie. Naukowcy spekulują, że jeśli ma to znaczenie, może to wynikać z czynników innych niż różne reakcje na te dwa leki. Przypuszczają, że eksperymentalne protokoły leczenia mogły zbyt szybko przestawić pacjentów z morfiny na buprenorfinę, powodując dyskomfort, lub że buprenorfina mogła być łatwiejsza niż metadon do zaprzestania leczenia, gdy kobiety zdecydowały się na abstynencję.
Badanie MATHER tak się stało nie obejmuje kobiet z niektórymi zaburzeniami związanymi z używaniem substancji, które często współistnieją z nadużywaniem opioidów. „Przyszłe badania powinny porównać noworodkowy zespół abstynencyjny, wyniki porodów i wyniki matczyne tych dwóch leków u kobiet w ciąży, które również nadużywają alkoholu i benzodiazepin” – mówi dr Jones.
„Dziedzina wymaga również danych dotyczących noworodków wyniki leczenia kobiet w ciąży buprenorfiną w połączeniu z naloksonem, obecną formą leczenia pierwszego rzutu buprenorfiny stosowaną w leczeniu uzależnienia od opioidów ”- zauważa dr Jones. W badaniu MATHER podawano buprenorfinę bez naloksonu, aby uniknąć narażenia płodu na drugi lek z potencjalnymi skutkami ubocznymi.
„Wyzwania badawcze pozostałe po tym genialnym badaniu polegają na określeniu czynników, które spowodowały zróżnicowane wskaźniki rezygnacji między dwoma lekami ”- mówi dr Loretta P. Finnegan, która była pionierką w ocenie i leczeniu NAS.„ Ponadto naukowcy muszą przeprowadzić dalsze badania na tych dzieciach, aby określić długoterminowe znaczenie różnic w wycofywaniu noworodków objawy ”. Dr Finnegan, obecnie prezes Finnegan Consulting, był wcześniej doradcą medycznym dyrektora Biura ds. Badań nad Zdrowiem Kobiet w National Institutes of Health.
„Zespół abstynencji noworodków to straszne doświadczenie dla niemowląt i istnieje wielka potrzeba poprawy opieki nad tym stanem ”- mówi dr Jamie Biswas z NIDA Division of Pharmacotherapies and Medical Consequences of Drug Abuse. Badanie Jonesa stanowi znakomity wkład w ten obszar badań klinicznych, a solidne wyniki powinny zapewnić więcej możliwości leczenia zespołu, który dotyka tysiące niemowląt każdego roku.
Źródła:
Unger, A., i in. Randomizowane kontrolowane badania w ciąży: aspekty naukowe i etyczne. Ekspozycja na różne leki opioidowe w czasie ciąży w porównaniu wewnątrzosobniczym. Addiction 106 (7): 1355–1362, 2011. Pełny tekst
Jones, H.E., et al. Zespół abstynencji noworodków po ekspozycji na metadon lub buprenorfinę. New England Journal of Medicine 363 (24): 2320–2331, 2010.Pełny tekst
MOTHER Collaborators
Poniżej znajduje się lista współpracowników biorących udział w badaniu Maternal Opioid Treatment: Human Experimental Research (MATHER) oraz ich powiązania z uniwersytetami.
Dr. Hendrée Jones (kierownik badań), Johns Hopkins University School of Medicine; Dr Amelia Arria, University of Maryland, College Park; Dr Mara Coyle, Warrant Alpert Medical School na Brown University; Dr Gabriele Fischer, Uniwersytet Medyczny w Wiedniu; Dr Sarah Heil, Uniwersytet Vermont; Dr Karol Kaltenbach, Jefferson Medical College; Dr Peter Martin, wydział medycyny Uniwersytetu Vanderbilt; Dr Peter Selby, Uniwersytet w Toronto; i dr Susan Stine z Wayne State University School of Medicine.